3割負担 | すべて自費 | |
|---|---|---|
検査費用 | 約4,000~6,000円 | 約13,000~20,000円 |
診察料 | 約900円 | 約3,000円 |
「RAST」1項目追加 | 約330円 | 約1,100円 |
合計 | 約5,000~7,000円 | 約17,000~24,000円 |
近年では、猛暑となる夏を中心に、春先から秋ごろまで暑さを感じることが多くなってきました。人間は暑さを感じると体を冷やすために汗をかきますが、汗がよく出る方の中には「1年の大半はベタベタ汗に悩んでいる」という方も多いのではないでしょうか。
この記事では、良い汗と悪い汗の違いをふまえた上で、ベタベタ汗をかく原因やベタベタ汗を放置するリスクについて解説します。ベタベタ汗を解消するための対策法も併せて確認し、ベタつく汗による不快感を和らげましょう。
目次
1. 良い汗・悪い汗の違いは?

暖かさを感じ始める春ごろから蒸し暑い梅雨、猛暑となる真夏を経て、夏の暑さが残る秋といったように、近年では暑さで汗ばむ気候となる期間が長い傾向があります。汗をかくことは人間にとって大切なことですが、汗をかくことが多く困っている方も多いのではないでしょうか。
多くの方を悩ませる「汗」には、良いものと悪いものがあります。ここでは良い汗と悪い汗の特徴や違いについて確認しましょう。
良い汗の特徴 |
|---|
|
良い汗は小粒でサラサラしており、においが少ないという特徴があります。蒸発しやすく乾きやすいため、汗をかいた後は体温が下がり、シャワーした後のようにすっきりすることも大きな特徴と言えるでしょう。
悪い汗の特徴 |
|---|
|
悪い汗は、良い汗と比べて余分なミネラルが多く、大粒でベタベタしているという特徴があります。においが強い上に乾きにくいため、ジメジメした不快感が続きやすいでしょう。また、蒸発しにくいため体温調節の効率も落ちてしまいます。
2. ベタベタ汗をかく主な原因|ポイントは「汗腺機能」!

ベタベタ汗に悩まされている方の中には、「子どものころにはサラサラ汗だったのに、年齢を重ねるにつれてベタベタ汗に変わってきた」という方も多いでしょう。これは、加齢や運動不足などによる「汗腺機能の低下」が関係していると言われています。
人間は体温が上昇すると、エクリン腺と呼ばれる汗腺から体液(汗)を分泌し、汗が蒸発する際の吸熱反応を利用して体表の温度を下げています。汗腺機能が活発な場合、汗腺に取り込まれた体液に含まれるミネラルは血管に戻され、血液に再吸収されます。そのため、汗には余分なミネラルが残らず、水分の多いサラサラとした良い汗となります。
一方、汗腺機能が低下すると、汗腺がミネラルを血液中に戻せず、水分とともにミネラルも汗として分泌してしまいます。余分なミネラルを含むため、蒸発しにくく乾きにくいベタベタ汗となってしまうのです。
また、汗腺機能の低下による悪影響は、ベタベタ汗をかくことだけではありません。汗腺機能が低下することにより、体に必要なミネラルが汗とともに排出されるようになると、体内のエネルギー効率が大幅に低下してしまいます。体力を消耗しやすくなり、夏バテを起こしやすくなる恐れがあることに注意しましょう。
2-1. 汗腺機能の低下を放置することのリスク
汗腺機能の低下によるベタベタ汗は、強いにおいを伴うことが多いため、自分だけでなく周囲の方にも不快感を抱かせる恐れがあることに注意が必要です。においに関するハラスメント(スメルハラスメント)として、職場などの人間関係に悪影響を及ぼしかねません。
また、汗腺機能が低下しているということは、汗をかく能力自体が低下しているということを意味しています。「汗をかけない」「ベタベタ汗で蒸発しにくい」といった状態になれば、上昇した体温を効率よく下げられないため熱中症のリスクも高まるでしょう。
3. ベタベタ汗の対策法|汗腺機能を鍛える5つのポイント

ベタベタ汗を解消し、サラサラ汗を目指すためには、汗腺機能を鍛える対策を行うことが大切です。汗腺機能を鍛えるためにも、下記のようなポイントを押さえて日々の生活習慣の見直しを行いましょう。
【汗腺機能を鍛える5つのポイント】
(1)有酸素運動を習慣づける (2)エアコンを適度な温度に保たせる (3)通気性の良い服を着用する (4)手足高温浴・半身浴をする (5)食生活を改善する |
ここでは、上記の5つのポイントについて詳しく解説します。
3-1. (1)有酸素運動を習慣づける
良い汗をかくためには、日頃から汗腺を働かせて汗をつくる能力を高めておくことが大切です。血液の循環を良くして良い汗をかきやすくするためにも、適度な有酸素運動を生活の中に取り入れましょう。
有酸素運動とは、ウォーキングやサイクリング、ジョギング、水泳など、長時間続けて行う運動のことです。日常的に運動をする習慣がない方は、ウォーキングやストレッチなど、取り組みやすい運動を5~10分程度行うことから始めましょう。
また、「通勤時に歩く距離を長くする」「なるべく階段を使う」など、手軽にできる運動に取り組むこともおすすめです。気温や体調に注意し、休憩や水分補給・塩分補給を心がけながら、無理のない範囲で有酸素運動を行いましょう。
3-2. (2)エアコンを適度な温度に保たせる
暑い季節にはエアコンを活用し、熱中症対策を行うことも大切です。しかし、室温が低くなりすぎると汗腺機能が低下する恐れがあります。エアコンを使用する際には、設定温度や室温を適切に保つようにしましょう。環境省が推奨する「室温28℃」を目安に、状況に応じて設定温度を調節することが大切です。
また、真夏の夜には就寝中にもエアコンを付けている方も多いでしょう。就寝中にエアコンを使用する場合は、設定温度を下げすぎず、エアコンの風が体に直接当たらないように工夫することが重要です。
職場やお店など、エアコンの設定温度を自分の判断で変えられない場合は、カーディガンやショールなどを使い、体を冷やしすぎないよう調節するようにしましょう。
3-3. (3)通気性の良い服を着用する
汗腺機能を向上させるためには、かいた汗がすぐに蒸発するような通気性の良い服を着ることも大切です。下記のような素材を使用した服を中心に、着用する服を選ぶようにしましょう。
【暑い時期におすすめの素材】
通気性・吸湿性・速乾性に優れた素材です。サラッとした着心地が魅力的ですが、シワができやすいため、お手入れを十分に行いましょう。
速乾性は高くないものの、通気性が非常に高く肌への刺激が少ないというメリットがあります。やや大きめのシルエットのものを選ぶと、通気性をさらに高められるでしょう。 |
3-4. (4)手足高温浴・半身浴をする
手足を熱めのお湯で温める「手足高温浴」と、ぬるめのお湯で体をじっくり温める「半身浴」を組み合わせることでも、汗腺の機能を鍛えることができると言われています。それぞれの方法を確認し、入浴の際に取り入れてみましょう。
【手足高温浴の行い方】
(1)浴槽に42~43℃のお湯を張る。 (2)浴槽の中でイスに座る。 (3)ひじから先・膝から下を10~15分程度お湯につける。 |
【半身浴の行い方】
(1)浴槽のお湯の温度を36~37℃にする。 ※手足高温浴の後に行う場合は水やぬるま湯を足す。 (2)浴槽の中で座り、お湯の水位がみぞおちの高さくらいになるよう調節する。 (3)10~15分ほどお湯につかり、体をじっくり温める。 |
3-5. (5)食生活を改善する
汗腺機能を鍛えるためには、食生活を見直して改善することも重要です。汗はほぼ水でできているため、水分補給をしっかり行うようにしましょう。
血液の循環を良くするショウガや、代謝を向上させる酢を食事に取り入れることもおすすめです。また、女性ホルモンは過剰な発汗を抑える働きをするため、女性ホルモンに似た働きをする「イソフラボン」を多く含む大豆製品も積極的に取り入れましょう。
汗のにおいが気になる方は、においの原因となる食材に注意が必要です。肉類や魚介類、乳製品のような動物性のタンパク質・脂肪を多く含む食べ物は、汗のにおいの原因となる場合があります。お酒に含まれるアルコールやにんにくなどの香辛料も、体臭の原因となる場合があることに注意してください。
これらの食材を食べる際には、汗のにおいを緩和する食材も一緒にとることをおすすめします。野菜や果物、海藻などのようにビタミンやミネラル、食物繊維を多く含む食材、緑茶などのようにカテキン、ポリフェノールを多く含む食材を活用しましょう。
まとめ
多くの人を悩ませるベタベタ汗は、汗腺機能の低下によって余分なミネラルも一緒に排出されている悪い汗と言われています。汗腺機能の低下は、ベタベタ汗だけでなく熱中症や夏バテ、スメルハラスメントのリスクも引き起こしかねないため、なるべく早めに対策を行いましょう。
汗腺機能を鍛えてベタベタ汗の不快感を和らげるには、生活習慣を見直すことが大切です。「運動習慣や食生活を改善する」「入浴方法を工夫する」「エアコンを適切に使い通気性の良い服を着る」など、取り組みやすい対策から実践していきましょう。
近年、子どもから大人まで幅広い世代でアレルギーに悩む方が増えています。アレルギーを引き起こす食物や物質はさまざまあり、すでに症状を自覚している方もいれば発症していないだけの方もいます。
「アレルギー体質かもしれない」「特定の食物を口にすると体調が悪くなる」と悩んでいるひとは、まずはアレルギー検査を受けることが大切です。
今回は、アレルギー検査の種類と費用について解説します。アレルギーの症状と治療法にも触れるため、ぜひ参考にしてください。
目次
1. アレルギー検査とは?主な3つの種類も紹介!

アレルギー反応を防いだり症状を抑えたりするには、アレルゲンの特定が必要です。
しかし、アレルギーの原因となるアレルゲンは数多く存在するため、自己流で特定するのは難しいと言えるでしょう。アレルゲンの特定には、血液採取によるアレルギー検査が効果的です。
アレルギー検査は、次の3種類に分けられます。
|
種類によって検査できるアレルゲンの項目数が異なります。アレルギー検査の種類は、疑われるアレルゲンに合わせて選ぶケースが一般的です。
ここでは、それぞれのアレルギー検査の概要と検査できる項目内容を解説します。
1-1. 種類(1)MAST36
MAST36は、36項目のアレルゲンを検査する方法です。検査できる項目ジャンルは、下記の3つが挙げられます。
|
植物系には、卵白・牛乳・小麦・大豆などが含まれています。季節性は、スギ・ヒノキ・ブタクサなどの花粉のアレルゲンを判定できます。通年性は、ハウスダスト・コナヒョウダニ・犬猫など身近なアレルゲンが対象です。
MAST36を用いることで、加工食品への表示が義務づけられている特定原材料7品目をすべて検査できます。アレルゲンに心当たりがない場合や医師の見立てでアレルゲンの予想ができている場合は、MAST36で検査をするケースが多く見られます。
1-2. 種類(2)MAST48mix
MAST48mixは、MAST36の検査項目にミックス項目を6つ追加した検査方法です。
ミックス項目とは、複数のアレルゲンを混ぜたものです。ミックス項目が陰性であれば、アレルゲン混合物すべてにアレルギー反応が起こらないことを意味します。陽性の場合は、アレルゲン混合物のいずれかにアレルギー反応を示していると判断できます。
ミックス項目の詳細は、下記の通りです。
|
アレルゲンの心当たりがまったくない場合や医師にも見当がつかない場合は、MAST48mixで検査をします。ミックス項目が陽性の場合は、個別の項目でアレルギー検査が必要です。
1-3. 種類(3)VIEW39
VIEW39は、39項目のアレルゲンを検査できる方法です。
MAST36と検査項目は大きく共通しているものの、VIEW39のほうがやや項目数が多いほか、VIEW39とMAST36はそれぞれ独自の検査項目が設けられています。
VIEW39にあってMAST36にはない項目は、下記の通りです。
|
MAST36やMAST48mixには含まれていない果物や昆虫なども調べられます。認知度が高まっている項目が含まれていることが特徴です。
ただし、MAST36やMAST48mixで調べられるトマト・桃・コナヒョウヒダニは、VIEW39に含まれていないため注意しましょう。
2. アレルギー検査の費用相場

MAST36・MAST48mix・VIEW39は、いずれもアレルギー症状があり医師が検査を必要と判断した場合は保険適用の対象です。
アレルギー検査の費用は、種類を問わず5,000円程度かかります。とは言え、医療機関によって多少の差があり、安いところであれば4,000円台、高いところでは6,000円以上することもあるでしょう。
また、上記に示したアレルギー検査の費用相場は「3割負担」が適用された場合の金額です。無症状でアレルギー検査を受ける場合は自費となることに注意しておきましょう。
さらに、実際にアレルギー検査をする場合は、検査費用だけでなく診察料もかかります。アレルギー症状を抑える薬などが出される場合は、処方箋発行料も加算されることを理解しておきましょう。
加えて、「RAST」で調べる項目の数によっても費用は変動します。RASTとは、項目を選択して検査する方法です。3割負担の場合、1項目につき約330円かかります。
上記の内容を踏まえ、アレルギー検査にかかるトータル費用相場は3割負担で「約5,000~7,000円」、自費で「約17,000~24,000円」と言えます。
3. そもそもアレルギーとは?
そもそもアレルギーとは、アレルゲンが体内に入り込んで免疫機能が過剰反応することです。自然界に存在する物質にも反応するため、食事だけでなく日常生活でもアレルギー症状が出てしまうことがあります。
アレルギーがある方は、抗体の1つである「IgE」を遺伝的に作りやすい体質であることが特徴です。IgEが体内で増えると、アレルゲンに対して過剰に反応してしまいます。
ここからは、アレルギーの主な症状と治療方法を解説します。
3-1. 主な症状
アレルギーの主な症状は、次の通りです。
|
アレルギーの症状は、皮膚や粘膜に出ることが多く、体調が悪かったり皮膚のバリア機能が低下していたりすると悪化しやすくなります。
また、アレルゲンとなる食物を摂取すると、アナフィラキシーショックを起こす可能性があるため注意しましょう。
3-2. 治療法
アレルギーには、根本的な治療方法がありません。アレルギー症状が出た場合は、対処療法で症状を抑えます。
主な対処療法は、下記の通りです。
|
アレルギー症状を抑える薬は、医療機関を受診して必要と判断された場合に処方されます。アナフィラキシーのリスクがある場合は、アドレナリン自己注射製剤が処方されることもあります。
また、アレルギーを防ぐためには、アレルゲンを避けて生活することも大切です。「アレルゲンの食物を口にしない」「花粉や犬猫などのアレルゲンに近づかない」など、普段から意識して生活しましょう。
4. アレルギー検査に関するよくある質問(Q&A)
以下では、アレルギー検査に関するよくある質問について説明します。
Q1:アレルギー検査は何科で受けられる? |
|---|
アレルギー検査の可否は、医療機関によって異なります。皮膚科・内科・耳鼻咽喉科であれば受けられる可能性が高いため、事前に相談してみましょう。 アレルギー症状が出ている部分を診察できる医療機関を選ぶことで、診察と薬の処方がスムーズになります。 |
Q2:大人と子どもでアレルギー検査に違いはある? |
|---|
子どもの年齢によっては、血液採取によるアレルギー検査ができない場合もあります。特に乳幼児の採血は難しく、精度が低くなりやすいことが特徴です。 小さな子どもの場合は、皮膚テストや小児食物負荷検査などでアレルギーの有無を調べるケースが一般的です。 子どものアレルギー検査を希望する場合は、小児科やアレルギー科がある医療機関に相談してみましょう。 |
アレルギー検査に関する不安や疑問がある場合は、検査を受ける前に医師にしっかり確認しておきましょう。
まとめ
血液採取によるアレルギー検査には、MAST36・MAST48mix・VIEW39の3種類があります。検査できる項目数や内容には多少の差があり、必要に応じて検査方法を選択します。項目を追加して検査するRASTという方法の組み合わせも可能です。
アレルギー検査自体の費用相場は、3割負担で約5,000円です。症状が出ていない場合は自費になるため、検査費用が高額になる可能性があります。アレルギーの心配がある方は、ひとまず医療機関を受診してアレルギー検査を受けてみましょう。
2020年時点における厚生労働省の調査によると、人口10万人に対して960人が怪我や病気で入院しています。
(出典:厚生労働省「令和2年(2020)患者調査の概況」
/https://www.mhlw.go.jp/toukei/saikin/hw/kanja/20/dl/jyuryouritu.pdf)
現在は元気な人も「いつ・どのタイミングで怪我や病気に見舞われるか」を予測できないからこそ、入院する時に備えて正しい知識を持つことが大切です。
当記事では、自分自身や家族の「もしも」に備えたい人に向けて入院に最低限必要なものと、病院に持っていくと便利なグッズを紹介します。入院を急に伝えられても焦らず、落ち着いて対応するためにも、ぜひ参考にしてください。
目次
1. 入院の際に必要なもの全22選

入院生活を少しでも快適かつ不安なく過ごすためには、さまざまなものが必要です。入院中は簡単に忘れ物を取りに帰ることが難しいため、必要なものを知っておき、抜かりなく準備を進めてください。
ここからは、一般的な入院で必要なものをひと通り紹介します。
1-1. 手続きで必要なもの6つ
入院が決まると、多くの病院では事務処理を行う部署において、手続き方法の詳細や必要書類が案内されます。入院当日は案内された内容に従って受付を済ませた後、入院する病室に入る流れが一般的です。
以下は、多くの病院の入院手続きに必要なものを示します。
健康保険証 | 健康保険証を提示しなければ健康保険の適用を受けられないため、忘れずに持参しましょう。 |
|---|---|
診察券 | 入院手続きでは健康保険証と一緒に、普段の通院で使用している診察券も提示します。 |
入院誓約書 | 入院誓約書を事前に受け取っている場合は記名、押印して持参します。 |
印鑑 | 入院当日に記入する書類へ捺印を求められるケースもあるため、印鑑が必要です。 |
お薬手帳 | お薬手帳は、服用中の薬を確認したり入院中の処方を決めたりする目的で使用します。 |
限度額適用認定証 | 所得に応じた限度額を超える部分の入院費用立て替えを避けたい場合は限度額適用認定証を取得して、持参しましょう。 |
手術予定がある人は上記のほか、手術や検査に関する同意書や麻酔問診票が必要になることもあります。入院目的によっては必要な手続きが増減するケースもありますので、事前に案内された内容に沿って持ち物を決めましょう。
1-2. 入院生活に必要なもの16つ
入院中は基本的に着替えや食事も病院内で行うため、最低限の生活用品が不可欠です。また、入院中は知人が見舞いに来てくれる可能性もあることから、身だしなみを整えられるものも持っていくと安心でしょう。
以下では、手続き関係以外に入院中、必要なものの具体例を紹介します。
1-2-1. 着替え
数日から数週間程度の入院では1週間分の着替えをベースに、枚数を考えます。大まかな目安としては、1週間あたり下着1枚、靴下1枚、パジャマ1枚を1セットとして3セット用意すると安心です。例えば、2週間の入院では合計で6セットを用意するとよいでしょう。1か月を超える入院では途中で洗濯する必要があるため、1週間程度は手持ちでまかなえるように、3~6セット程度を持参しましょう。
以下は、着替え関係で必要なものの具体例です。
下着・靴下 | 下着や靴下は着脱しやすい、ゆったりとしたサイズのものを用意します。 |
|---|---|
パジャマ | 入院中は吸湿性が良く、前開きになっているパジャマが便利です。 |
上着 | 病室が寒い場合に備えて、カーディガンやベストを用意します。 |
なお、コインランドリーの有無やクリーニングサービスの利用可否は、病院によって異なります。家族や知人のサポートを受けられない人は詳細を事前に確認し、着替えの枚数を調整しましょう。
1-2-2. 食事用品
多くの病院では食事の度に必要な食器を用意してくれる可能性が高いものの、持参をお願いされることもあります。事務処理を行う部署の人や看護師さんから持参をお願いされた場合は、以下のものを用意しましょう。
箸・スプーン | 食事の度に洗う作業を面倒に感じる場合は、使い捨てが便利です。 |
|---|---|
コップ | コップは、食事と一緒に出されるお茶を飲むために使用します。 |
手術後は寝たきりになる可能性がある人は、ストロー付きのコップを持参するとよいでしょう。蓋も付いたコップを持参すると寝たまま飲んでもこぼれず、安心して使用できます。
1-2-3. 日用品
日用品は売店で買い足しできるとは言え、使い慣れたものがあったほうが便利です。中には、売店がない病院もあるため、以下の中から必要なものを選択して持参しましょう。
タオル類 | バスタオルとフェイスタオルを複数枚、持参します。 |
|---|---|
洗面用具 | 洗顔石けん、歯ブラシ、コップを持参します。必要な場合は鏡、くしも持参しましょう。 |
入浴用品 | 入浴許可が出た場合に使用するシャンプー、リンス、ボディソープ、スポンジなどを持参します。 |
ハンガー・洗濯バサミ・洗剤 | 入院中にコインランドリーを使用し、洗濯する場合に必要です。 |
ティッシュ | ボックスティッシュとウェットティッシュを持参すると便利です。 |
筆記用具 | 入院中に書類を記入する目的で使用するため、ボールペンがおすすめです。 |
スマホ・充電器 | スマホは、家族や会社への連絡用に使用します。 |
洗面用具 | 洗顔石けん、歯ブラシ、コップを持参します。必要な場合は鏡、くしも持参しましょう。 |
室内履き | 滑りにくい素材でできた、かかとの低いスニーカーを用意しましょう。 |
(男性の場合)電気シェーバー | 多くの病院では刃物を持ち込みできないため、髭剃りには、電気シェーバーを使用します。 |
(女性の場合)生理用品 | 入院と日程が重なる場合は、吸湿量が多いタイプのナプキンやタンポンを持参します。 |
(女性の場合)メイク道具、メイク落とし | 面会や外出する際に化粧したい場合は、好きなものを持参します。 |
短期間の入院では、着替え同様に1週間分をベースとして「何週間分の日用品が必要か」を考えて、持参する量を決めましょう。1か月を超える入院で持参する量の考え方も、基本的には同様です。ただし、1か月を超える場合は病院内で退屈さを感じる可能性があるため、気持ちをリフレッシュできるグッズも持参すると重宝します。
2. 入院生活にあると役立つもの全8選

入院中は身体を思うように動かせなかったり生活スペースが病院内に限定されたりすることに、ストレスを感じる可能性があります。入院中のストレスを少しでも解消するためには最低限必要なもののほか、下記の表も参考にして、あると役立つグッズを持参しましょう。</p
懐中電灯 | ミニサイズの懐中電灯は消灯後、必要最小限の明かりを付けたい時に活躍します。 |
|---|---|
S字フック | S字フックを持参してビニール袋をつるせば枕元に、簡易的な小物入れを作れます。 |
イヤホン | イヤホンは、病室でテレビを見る際に使用します。コードの長さは2〜3m程度のものがよいでしょう。 |
赤ちゃん用のおしりふき | 赤ちゃん用のおしりふきはしっかりと水分を含んでいるため、身体の汚れを拭き取る際に活躍します。 |
延長ケーブル | 多くの病室にはコンセントが1つしかないため、複数使用したい場合は、延長ケーブルを持参しましょう。 |
マジックハンド | マジックハンドは寝たきり状態で身体の自由が効かない時、やや離れた場所にあるものを自分で取るため、使用します。 |
クリアケース | クリアケースは、入院中や退院時に受け取る書類をまとめるために使用します。 |
置き時計 | 時計がない病室もあるため、小型サイズの置き時計を持参すると安心です。 |
入院中にあると役立つものは、病室の環境や体調によっても変化します。また、多くの病室は荷物を置くスペースが限られているため、必要以上に多くのものを持ち込むことは避けましょう。
また、入院中は病室を離れる時間も多いことから、高価なものの持参は避けることがおすすめです。病室に置く現金も必要最小限にして、トラブルを未然に防ぎましょう。
まとめ
入院の手続きには、健康保険証・診察券・印鑑などを使用します。所得に応じた限度額を超える費用の立て替えを避けるためには、限度額適用認定証を持参しましょう。また、入院生活には最低限、期間に応じた着替え・日用品が必要です。病院で用意されない場合には、お箸やスプーンなどの食事用品も持参します。
その他、入院生活にあると役立つものはさまざまです。必要なものを忘れずに準備して入院する日を迎え、病院で感じるストレスを少しでも軽減しましょう。
お誕生前申込 CO・OP共済《たすけあい》J1000円コース ~母子手帳もらったらCO・OP共済
スマホは、大人から子どもまで多くの人々が日常的に使うことが多いアイテムです。便利で楽しいアイテムではあるものの、使い方によってはさまざまな症状やデメリットにつながる場合があります。
スマホの使用で起こり得る症状の1つにスマホ依存症があります。ご自身やお子さんがスマホ依存症ではないかと不安になっている方も多いでしょう。
今回は、スマホ依存症の症状と原因、スマホ依存が人々に与える影響について詳しく解説します。予防・改善のポイントも紹介するため、ぜひ参考にしてください。
目次
1.「スマホ依存症」とは?主な症状も

スマホ依存症とは、日常のさまざまなことよりスマホ操作を優先してしまう依存状態です。スマホに没頭するあまり実生活に支障をきたすことが特徴で、自分がスマホに依存していることに気が付いていない人もいます。
スマホ依存症の主な症状は、下記の通りです。
|
スマホ依存症になると、スマホを触っている時間が長くなります。何かをしながらのスマホ操作が増え、スマホから離れられなくなることが特徴です。
2.スマホ依存に陥る原因と増加の背景
スマホ依存に陥る原因として、ゲームやSNSなどが挙げられます。
気軽に楽しめるスマホゲームにはのめり込みやすい仕掛けが組み込まれていることが多く、スマホ依存になる人が少なくありません。また、SNSは「すぐにリアクションしなければ」と考えてしまったり、コミュニティが自分の居場所だと感じたりしやすくなります。
最近では、不規則に訪れる通知から2分以内に写真を撮影して投稿するという新しいスタイルのSNSも注目されています。スマホ依存は、若者世代を中心により加速傾向にあると言えるでしょう。
3.スマホ依存が人々に与える影響

スマホ依存は、気持ちが不安になったり無意識にスマホ操作をしたりする以外にも、さまざまな影響を及ぼします。年齢を問わず誰でもスマホ依存になる可能性はあるため、どのような影響があるのか知っておくことが大切です。
ここでは、スマホ依存が人々に与える影響を7つ解説します。
3-1.記憶力の低下
スマホ依存は、記憶力の低下につながる可能性があるため注意が必要です。スマホから得られる情報量が多いと脳疲労が起こりやすくなり、記憶力や集中力に悪影響を及ぼします。
勉強や仕事、食事などをしている途中でスマホ操作をすることは、マルチタスクや情報過多を引き起こす原因になりかねません。
さらに、スマホのアプリを使ってスケジュールやメモをしている場合、デジタル健忘症になる可能性があります。デジタル健忘症とは、スマホなどに情報を保存することで安心してしまい、情報が記憶から抜け落ちてしまう現象です。便利なスマホ機能やアプリも、使い方によってはデメリットとなることがあります。
3-2.睡眠の質の低下
睡眠の質の低下も、スマホ依存による影響の1つです。
スマホに触れる時間が長いと、情報量や画面の明るさで脳が疲弊してなかなか寝付けなくなることがあります。特に寝る前のスマホ操作が習慣となっている場合は、脳が昼と夜を正しく認識できなくなり睡眠リズムが崩れやすくなるため注意しましょう。
寝る時間が遅くなったり夜中に目が覚めたりといった不規則な生活リズムは、集中力の低下や体調不良を引き起こす可能性があります。
3-3.視力の低下
スマホ依存は、視力の低下につながるリスクがあります。
とは言え、「スマホ=視力が低下する」と言うわけではありません。操作時間や使い方が適切であれば、スマホを使っていても視力を保つことができます。
しかし、スマホ依存になると同じ距離で長時間画面を見続けたり、悪い姿勢でスマホ操作したりすることが増えるため、視力が低下しやすくなります。
また、長時間スマホの画面を見続けることは眼精疲労やドライアイの原因の1つです。目の疲れや乾燥感がある場合は、スマホの使い方を見直しましょう。
3-4.自身の喪失
スマホ依存が原因で自信の喪失につながることもあります。
SNSに投稿されている他人のプライベートな内容と自分の環境や状況を比較して、劣等感や嫉妬を覚える人も少なくありません。SNSの投稿内容はすべてが真実とは限らないにもかかわらず、つい比較して気持ちが落ち込んでしまう人が多く見られます。
スマホの情報だけを見て、すべてを知っているような気持ちになってしまうことも特徴です。精神衛生面に大きな影響を及ぼすため、スマホやSNSとは適度な距離感を保つことが大切です。
3-5.コミュニケーション能力の低下
スマホ依存になると、コミュニケーション能力が低下する場合があります。
コミュニケーションは、表情や声で気持ちや考えを伝えることです。動画視聴やSNSの投稿を見るだけでは、情報が一方通行でコミュニケーションを取ることができません。
オンライン上で気軽にやり取りすることもできますが、直接会っているわけではないためどうしてもコミュニケーションが不足してしまいます。人と対話をする機会が少ないと、コミュニケーション能力が低下してしまうことを理解しておきましょう。
3-6.ストレートネック・猫背
スマホ依存は、姿勢にも悪影響を与えます。
スマホを見る姿勢は前かがみや下を向くことが多く、ストレートネックになってしまいます。ストレートネックとは、首の骨がまっすぐな状態になることです。正常な首の骨は緩やかなS字を描いてカーブしており、頭の重さを分散しています。ストレートネックは、肩こりや頭痛など体調不良の原因の1つです。
また、背中が丸まってしまうことが多く、猫背になりやすいと言われています。姿勢が悪いと見た目が悪くなるだけでなく、肩こりや腰痛を招きやすくなるため要注意です。
3-7.「ながら運転」による事故
スマホ依存になると、ながら運転による事故のリスクも高まります。
近年では、「スマホ操作しながら車を運転する」「スマホゲームをしながら自転車に乗る」など、ながら運転が原因で起こる事故が多発しています。スマホの音や画面に気を取られると、運転がおろそかになるため危険です。
スマホ操作をしながら歩いて他者にぶつかったり、駅のホームから落下したりといった事故も増えています。運転だけでなく歩きスマホも危険につながるため注意しましょう。
4.子どものスマホ依存症を予防・解決するためのポイント

スマホ依存症の予防や解決のために、突然スマホを手放すのは逆効果です。特に子どもの場合は、無理やり取り上げると信頼関係を失ったりイライラして暴力的になったりすることもあるため危険です。
自分自身のスマホ依存を解決したい場合は、周囲に協力してもらいつつスマホとの向き合い方を見直しましょう。
ここからは、子どものスマホ依存症を予防・解決するためのポイントを3つ解説します。
4-1.家庭内でスマホの使用ルールを定める
スマホに触れる時間を少しずつ減らせるように、まずは家庭内での使用ルールを定めましょう。ただし、一方的に時間を制限するのではなく、お子さんと話し合って本人が納得した上でルールを設けることがポイントです。
「夜のスマホは20時まで」「食事中はスマホを操作しない」など、小さな目標から始めて成功体験を積み重ねていきましょう。
4-2.スマホ以外の趣味や楽しさを見つけさせる
スマホに触れない時間を作ると、何をして過ごせばいいのか困る子どももいます。スマホのことを考えずに済むように、趣味や楽しいと感じる何かを見つけさせることも大切です。
例えば、「一緒に料理をする」「スポーツをする」など、現実の世界にも楽しいことや居場所があることが分かれば、スマホとの向き合い方も変わってきます。
4-3.医師に相談し適切な治療を受ける
脳の成長には、豊かな体験や人とのコミュニケーション、学習などが必要不可欠です。お子さんがすでにスマホ依存症になっていると感じる場合は、早めに医師に相談して適切な治療を受けましょう。
スマホ依存症になると自分でスマホを使いたい欲求を抑えることが難しくなります。専門医師にサポートしてもらい、問題の根本的な解決を目指しましょう。
まとめ
スマホが普及している現代において、「たかがスマホ依存」と考える人も少なくありません。しかし、スマホ依存症は日常生活に支障をきたしたり他者を巻き込んで事故を起こしたりすることもあります。
状態によっては、病院での治療が必要となる場合もあります。心や身体の健康を保つためにも、スマホとの向き合い方は家族で真剣に考えましょう。
4月に新生活がスタートし、やっと落ち着いてきた頃に流行り始める「五月病」。言葉を聞いたことはあるものの、具体的にどういった病気なのか分からないという方も多いのではないでしょうか。
そこで今回は、五月病の概要から、主な症状、なりやすい人の特徴、さらに対処法・治療法までを徹底解説します。五月病にかからないように対策を講じ、心身ともに安定した日々を送りたいと考えている人はぜひ参考にしてください。
目次
1. 五月病とは?

五月病とは、学生・社会人にとって新年度となって初めての連休を迎えたあとの5月くらいに見られる「気分の落ち込み」や「体調不良」といった状態の総称です。
心身ともにさまざまな不調があらわれるため、思うように学業や仕事に身が入らず、つらい日々を送っている人も多くいます。特に、就職や転職、進学など環境が大きく変化した人は、五月病になりやすいとされています。
また、「五月病」は医学的な病名ではありません。厳密には、「適応障害」や「うつ病」と診断されることが多く、その中でも適応障害と診断される人は多いです。
適応障害とうつ病には、次のような違いがあります。
病名 | 特徴 |
|---|---|
適応障害 |
|
うつ病 |
|
適応障害は、環境変化などのストレスによって発祥する傾向にあります。前述の通り、五月病は、生活環境が大きく変化した人に起こりやすいため、うつ病より適応障害に該当する線が濃厚となります。
しかし、場合によっては適応障害からうつ病に発展することもあるため、「五月病はよくあることだから、慣れるまで様子を見ておけば大丈夫」と軽視するのは危険です。
1-1. 五月病を引き起こす原因
なぜ環境の変化が五月病の原因になり得るのか、その背景には次のようなものがあります。
- 通う学校や職場が変わることで、起床時間等の生活リズムが変化しストレスとなる
- 新しい人間関係の構築に疲弊しやすい
- 希望を持って新年度を迎えたものの、「思うように仕事を覚えられない」「職場に馴染めない」など、思い描いていた理想と現実のギャップにストレスを感じる
環境が変化すると、過ごす場所や生活リズム、さらに人間関係などあらゆるものが今までと変わり、それぞれに適応していかなければなりません。
こうしたストレスを抱える人にとって、環境が大きく変わってから初めて迎える4月末から5月頭にかけての連休(GW)は、非常に心の休まる期間となるでしょう。しかし、連休が終わりに近づくにつれ、「またつらい日々が始まる」という現実味が強まり、結果として五月病を引き起こしてしまう人も多くいます。
五月病という名称がついたのも、このように「4月~5月の連休明けから不調をきたす人が多いため」となっています。
2. 五月病の主な症状|自覚症状・他覚症状について

五月病は心の病ですが、精神面だけでなく身体的にも行動にも症状が現れます。どのような症状が出るかには個人差があるため、きちんと症状を理解し、受診時に適切な治療を受けることが大切です。
また、五月病の症状には大きく分けて「自覚症状」と「他覚症状」の2つがあります。具体的な違いについて、ここから詳しく見ていきましょう。
2-1. 自覚症状
自覚症状とは、発症者本人が分かる症状のことです。自分で異変に気づけるため、対処もしやすいでしょう。
具体的な自覚症状には、次のようなものがあります。
身体的な症状 |
|
|---|---|
精神的な症状 |
|
行動の症状 |
|
最初は「なんとなく気分が上がらない」くらいの軽度なものでも、次第に落ち込みが強くなり、会社に行けなくなったり人に会うのが億劫になったりします。さらに、不安や緊張によって心が落ち着かず、不眠や食欲不振といった要因につながることもあるでしょう。
五月病は心の病となるため、周りの人に何か言われない限りは「気のせい」で見てみぬふりをしてしまいがちです。そのため、「寝不足のせいか、いつも目の下にクマがある」「急に痩せた」など、誰が見ても分かるレベルの症状が現れるまで、自分が五月病だと気づけないケースも少なくありません。
2-2. 他覚症状
他覚症状とは、客観的に見て分かる症状のことです。
例えば、次のような症状が他覚症状に分類されます。
- 提出物が遅れる
- ミスが増える
- 遅刻や欠勤が目立つ
- 対人関係でのトラブルが多くなる
五月病の症状は、仕事のできや普段の行いによく現れます。
今まではほとんどミスをしてこなかったにもかかわらず、急にミスを連発するようになったことで、周囲も違和感に気づくようになります。こうした違和感を第三者から実際に指摘されてから初めて精神的な病を疑うようになり、病院を受診するケースも少なくありません。
また、第三者から他覚症状を指摘されるような状態の場合、すでに不眠や食欲不振、さらに気分の落ち込みといった自覚症状が出ている傾向です。
3. 五月病の受診のめやす
次のような症状が見られたら、一度心療内科や精神科を受診した方がいいでしょう。
- 何事も楽しめない
- 眠れない状態が2週間以上続いている
- 遅刻や欠勤が増える
- 家事はもちろん入浴・歯磨きなどの日常生活も億劫になっている
五月病は、誰にでも起こり得る病気です。「気のせいだろう」「すぐ元に戻るだろう」と軽視していると、症状が悪化してしまうおそれがあります。
また、社会生活や日常生活に大きな支障をきたしている場合は、五月病の範疇を超えてうつ病を発症している可能性もゼロではありません。自分だけでなく、職場や家族など周りにも悪影響を及ぼすリスクもあるため、速やかに病院を受診しましょう。
4. 五月病になりやすい人の特徴
五月病は誰にでも起こり得る病気ですが、特に次のような特徴を持つ人は五月病になりやすいと言われています。
- 環境の変化を伴うストレスに弱い人
- 真面目で完璧主義な人
- 責任感が強い人
- ストレスを抱え込んでしまう傾向にある人
五月病は、ストレスが原因となって発症します。そのため、もともとストレス耐性がない人は五月病になりやすいと言っても過言ではありません。さらに、たとえストレスに耐性があったとしても、抱え込んだストレスをうまく発散できない人や他人に相談できない人は、どんどんストレスが蓄積して五月病につながってしまうおそれもあります。
また、真面目で理想が高い完璧主義な人や責任感が強い人は、過度にストレスを感じてしまう傾向があります。上司や先輩から励ましの意を込めて「期待しているよ」と言葉をかけられても、「期待に応えなければならない」「成果を出さないといけない」といったプレッシャーにつながり、自分で自分を追い込んでしまうのです。
こうした圧力がストレスとなり、心が耐えきれなくなって五月病を発症してしまうケースは少なくありません。
5. 五月病の主な対処法・治療法

五月病から抜け出すためには、適切な対処を行うことが大切です。
基本的に、五月病は「適応障害」と診断されるケースが多いですが、場合によっては「うつ病」と診断されることもあり、どちらになるかで治療法も異なります。
適応障害 |
→部署異動を希望する、転職するなど
→引越しをするなど
→趣味を楽しむ、ゆっくり休める時間をつくるなど
→カウンセリング、投薬など
|
|---|---|
うつ病 |
|
適応障害の場合は、ストレスの原因から離れることで症状が軽減する場合が多いです。
休日に趣味に没頭したり、旅行に行って非現実感を味わったりすると、気持ちをリフレッシュさせられます。もしも平日に戻った途端に気持ちが落ち込んでしまう場合は、生活環境・職場環境を変えることも視野に入れると良いでしょう。
一方、うつ病の場合は、ストレスの原因を排除できてもすぐに症状が軽減されるわけではありません。医療的なケアが必要となるため、病院で適切な治療を受けましょう。
なお、いずれの場合においても次のような対処を行うことが大切です。
- 最初から完璧にこなそうとしない
- 栄養バランスが取れた食事を心がける
- 睡眠の質を上げる
- 適度な運動を習慣づける
これらのセルフメンテナンスは、ストレス軽減に貢献します。五月病の予防にもつながるため、意識的に日常に取り入れましょう。
まとめ
五月病とは、ストレスが原因となって肉体的・精神的にさまざまな不調をきたす病気のことです。医学的な病名ではありませんが、新生活を始めて落ち着いてくる5月あたりに発症する人が多いことから、一般的に「五月病」と呼ばれています。
誰にでも起こり得る病気ではありますが、日常的なセルフケアによって予防することも可能です。会社が原因で心身的な不調をきたしているなら、思い切って転職をするなど自ら環境を大きく変えることも1つの手段と言えます。五月病にかからないように日頃から注意し、充実した新社会人生活を送りましょう。
妊娠すると女性の体にはさまざまな変化があらわれます。妊娠しているかもしれないと感じたときは、まずは妊娠検査薬を試してみましょう。
しかし、妊娠検査薬は使用する時期が早すぎると妊娠の確認ができないことがあります。妊娠超初期や妊娠初期には、普段とは違ったサインがあらわれるケースもあるため、普段の体調と比較して様子をみることも大切です。
今回は、妊娠超初期と妊娠初期の違い、妊娠によってあらわれる初期症状について詳しく解説します。妊娠によって体調の変化が起こる理由にも触れるため、ぜひ参考にしてください。
目次
1.そもそも妊娠超初期・妊娠初期の違いは?

妊娠初期とは、妊娠13週6日までの期間を指します。妊娠期間は、「妊娠〇週〇日」と数えるのが一般的です。最後の生理の初日を妊娠0週0日として妊娠期間を数えます。
妊娠初期のうち妊娠0週~3週頃までの期間は、妊娠超初期と呼ばれることもあります。ただし、妊娠超初期は医療・医学の専門用語ではありません。病院で妊娠超初期と表現されることはほとんどないでしょう。
市販の妊娠検査薬は、生理開始予定日から起算して1週間程度経過したタイミングで使用するのが適切です。妊娠していたとしても、妊娠超初期だと妊娠検査薬では正しい反応が出ません。
ただし、人によっては些細な体調の変化で妊娠超初期に妊娠の兆候に気付くケースもあります。妊娠の兆候に気付くタイミングは人それぞれであり、妊娠初期に症状があらわれない方や、妊娠後期になって初めて妊娠に気付く方もいます。
1-1.妊娠超初期・妊娠初期に症状があらわれる理由
受精卵が子宮内膜に着床すると、妊娠に大きく関わる3つのホルモンが大量に分泌されます。各ホルモンが作用したりバランスが崩れたりすることで、あらゆる妊娠初期症状があらわれる仕組みです。
ここでは、妊娠に大きく関わるホルモンの特徴を解説します。
- hCGホルモン(ヒト絨毛ゴナドトロピン)
hCGホルモンは、妊娠した女性の体内で分泌されるホルモンです。生理予定日を過ぎた頃から急増し、妊娠の維持と胎児の成長に大きく影響します。妊娠検査薬はhCGホルモンの量に反応して陽性反応を示します。
- 卵胞ホルモン(エストロゲン)
卵胞ホルモンは、女性らしい体づくりに必要な女性ホルモンの1つです。子宮内膜を厚くしたり精子の通りをスムーズにしたり、妊娠準備をする働きがあります。妊娠後期になると、卵胞ホルモンがさらに増加します。
- 黄体ホルモン(プロゲステロン)
黄体ホルモンは、子宮内膜を柔らかくして受精卵が着床しやすい状態に保つ女性ホルモンです。基礎体温の上昇や食欲の増進など、妊娠継続にも大きく作用します。卵胞ホルモンと同様に、妊娠後期になると分泌量が増えることが特徴です。
2.妊娠超初期・妊娠初期の主な症状12つ

妊娠時にあらわれる症状は、一時的に表れるものもあれば、継続してあらわれるものもあります。具体的な症状やタイミング、症状の度合いも人によってさまざまです。
ここからは、妊娠超初期・妊娠初期にあらわれる初期症状をピックアップして詳しく解説します。
2-1.少量の出血(着床出血)
受精卵が子宮内膜に着床したタイミングで、少量の出血が起こることがあります。着床出血と呼ばれ、生理予定日ぐらいに1~2日程度続く症状です。
出血といっても鮮血色や薄いピンクなど色には個人差があります。着床時に子宮内膜に傷が付くことが原因とされ、着床出血がないケースもめずらしくありません。
2-2.おりものの量・色の変化
おりものの量や色の変化で妊娠に気付く方もいます。おりものは卵胞ホルモンと黄体ホルモンの分泌量によって変化するため、妊娠時は量が増えたり乳白色や黄色っぽい色に変化したりします。
「においが酸っぱくなった」「粘り気が強くなった」「水っぽくなった」など、変化の内容はさまざまです。
2-3.お腹の張り・腹痛・下腹部痛
妊娠初期は、お腹が張ったり痛みを感じたりすることがあります。
妊娠するとホルモンが作用したりバランスが崩れたりすることで胃の働きが弱くなり、お腹の張りや痛みが起こりやすくなります。
また、子宮の収縮により下腹部痛を感じることもあるでしょう。生理前に腹痛が起こりやすい方は、区別が難しいと言えます。
2-4.胸の張り・痛み
胸の張りや痛みは、妊娠初期にあらわれることが多い症状です。
卵胞ホルモンと黄体ホルモンの分泌量の増加により、胸の張りを感じたり下着が乳頭に触れるだけでチクチクとした痛みを感じたりすることがあります。母乳を出すために乳腺や乳管が発達することで起こります。
生理前にも同様の変化が起こりやすく、妊娠によるものだと気付かない方も少なくありません。
2-5.腰痛
黄体ホルモンやリラキシンと呼ばれる女性ホルモンには、骨盤周辺の関節を緩める作用があります。
スムーズに赤ちゃんが産道を通れるようにするためで、妊娠週数が増えるにつれて少しずつ骨盤周辺が不安定になります。妊娠による腰痛は、重く鈍い痛みが特徴です。
2-6.頭痛
妊娠初期には、ズキズキとした頭痛が起こる方もいます。ホルモンバランスの乱れや黄体ホルモンの血管拡張作用が働くことが主な原因です。
脳の血管が拡張すると、三叉神経を刺激して片頭痛が起こりやすくなります。体を動かしたり階段を上り下りしたりといった動作で、痛みを感じやすいのが特徴です。
2-7.食欲の変化
食欲の変化も妊娠初期にみられる症状の1つです。
胃腸の動きが鈍くなることが原因で食欲不振になったり、胃が空っぽだとムカムカするため食欲旺盛になったりします。いずれも悪阻(つわり)と呼ばれる症状で、症状の有無やあらわれ方には個人差があります。
ホルモンバランスの変化により、味覚が変化するケースもめずらしくありません。「好きだったものが食べられなくなる」「特定の食べ物しか受け付けない」「嫌いだったものを食べたくなる」などは、妊娠初期に多い症状です。
2-8.嗅覚の変化
妊娠初期は、hCGホルモンの影響で嗅覚が敏感になります。普段使っているシャンプーや柔軟剤などのにおいが、突然気持ち悪く感じることがあります。ご飯が炊けるにおいやコーヒーの香りなど、苦手になるにおいは人それぞれです。
嗅覚は食欲にも影響するため、食欲不振を招くきっかけにもなります。
2-9.眠気・倦怠感・ふらつき
眠気・倦怠感・ふらつきは、妊娠初期に多くみられる症状です。
妊娠によりhCGホルモンや女性ホルモンの分泌が増えると、眠気や倦怠感が強くなります。十分な睡眠をとっていても眠くなったり、体がだるくて朝起きられなかったりすることがあるでしょう。
また、ホルモンバランスの変化や貧血により、自律神経が乱れて立ちくらみが起こることもあります。立ちくらみは事故やケガにもつながるため、注意が必要です。
2-10.微熱・体のほてり
女性の体温には低温期と高温期があり、生理が始まるタイミングで基礎体温が低くなります。妊娠すると黄体ホルモンの分泌が増え高温期が持続するため、微熱や体のほてりを感じる方もいます。
普段から基礎体温をチェックしている方であれば、体温の変化によって妊娠に気付くこともあるでしょう。妊娠による微熱や体のほてりは、妊娠中期まで続きます。
2-11.頻尿・便秘
妊娠初期は、黄体ホルモンやリラキシンの作用で膀胱付近の筋肉が緩むため、尿意を感じやすくなります。妊娠して子宮が大きくなるにつれて膀胱が圧迫されることも、頻尿になる原因の1つです。
さらに、腸の働きが鈍くなって便秘に悩まされる方もいます。普段から便通がよくない方は、症状が悪化しやすくなります。
2-12.情緒不安定・気分の落ち込み
情緒不安定や気分の落ち込みも、妊娠初期にみられることが多い症状です。
ホルモンバランスの乱れによりイライラしたり悲しくなったり、自分の気持ちを上手くコントロールできなくなるのが特徴です。体調の変化に対する不安も重なって塞ぎ込んでしまう方もいます。
感情の変化に戸惑う方もいますが、妊娠中期になると体調や気持ちが落ち着いてくるため焦らずリラックスして過ごしましょう。
まとめ
妊娠初期にみられるさまざまな症状は、ホルモンの作用やバランスの乱れが主な原因です。
妊娠超初期と呼ばれる妊娠0週~3週頃までの期間は、妊娠していても妊娠検査薬で正しい判定ができないことがあります。妊娠の初期症状にあてはまる点が多いときは、少し様子をみてから病院を受診するのがおすすめです。
妊娠が分かったら、先を見据えて保険の内容を見直すことも重要です。ライフステージに合わせて保険を見直したい方は、こちらをご覧くださいませ。
お誕生前申込 CO・OP共済《たすけあい》J1000円コース ~母子手帳もらったらCO・OP共済
出産育児に役立つ経済支援制度はさまざまあります。お金に関する不安を軽減するには、妊娠・出産・育児のタイミングでもらえる助成金や給付金について知識を深めておくことが大切です。
今回は、妊娠中から育児中までそれぞれのタイミングで受けられる経済支援制度について解説します。制度対象者や支給額も詳しく説明するため、ぜひ参考にしてください。
目次
1.妊娠中に受けられる経済支援制度3選

妊婦健康診査費の助成や妊娠が理由で働けなくなった場合の支援など、妊娠中に受けられる支援制度はさまざまあります。制度対象者を確認した上で、支援制度を積極的に活用しましょう。
ここでは、妊娠中に受けられる経済支援制度を3つ紹介します。
1-1.妊婦健康診査費の助成
各自治体では、妊婦健康診査費の助成を行っています。各自治体の支援を受けて妊娠中にかかるお金の負担を軽減しましょう。
妊婦健康診査費の助成の概要は、下記の通りです。
制度対象者 | 区市町村に妊娠届を提出した妊婦さん |
|---|---|
助成額 | 約100,000円 |
区市町村に妊娠届を提出すると妊婦健康診査の受診票が交付されます。病院で受診票を提出すると、検査費用の一部が助成される仕組みです。
助成額は各自治体により異なるものの、約100,000~120,000円とする自治体が多く見られます。
(出典:東京都福祉局「妊娠がわかったら」/https://www.fukushi.metro.tokyo.lg.jp/kodomo/shussan/kenkou/syussan.html)
(出典:厚生労働省「00報道発表資料(R4・R2.4公費負担状況)」/https://www.mhlw.go.jp/content/11908000/000552443.pdf)
1-2.出産・子育て応援給付金
出産・子育て応援交付金は、妊婦さんや子育て中の家庭に寄り添ったサポートを目指す伴走型の相談支援制度です。
2023年1月から事業を開始した新しい支援制度で、妊娠中から低年齢期の子育て期間を対象としています。
出産・子育て応援交付金の概要は、下記の通りです。
制度対象者 | 区市町村に妊娠届を提出した妊婦さん |
|---|---|
支給額 | 50,000円相当のクーポン券 |
クーポン券は、子育て関連用品などに使用できます。クーポン券の支給だけでなく、両親学級や産前・産後ケアなどニーズに応じた支援も充実しています。
(出典:こども家庭庁「妊婦・子育て家庭への伴走型相談支援と経済的支援の一体的実施(出産・子育て応援交付金)」/https://www.cfa.go.jp/policies/shussan-kosodate/)
1-3.傷病手当金
傷病手当金は、病気やケガなどで仕事を休む被保険者の生活を保障するための制度です。加入している健康保険から最長で1年6か月間支給されます。
傷病手当金の概要は、下記の通りです。
制度対象者 | 療養のため会社を休んでいる妊婦さん |
|---|---|
支給額 | 支給開始日以前12か月間の各標準報酬月額を平均した額÷30日×2/3 |
つわりや切迫早産などで療養のために会社を休んでいる妊婦さんは、傷病手当金の対象です。ただし、職場復帰を予定している場合に限ります。傷病手当の申請には、勤務先や医師からの証明が必要です。
(出典:全国健康保険協会「傷病手当金|こんな時に健保」/https://www.kyoukaikenpo.or.jp/g3/cat320/sb3170/sbb31710/1950-271/)
(出典:全国健康保険協会「メールマガジン第131号(4.11.5)|都道府県支部」/https://www.kyoukaikenpo.or.jp/shibu/hokkaido/cat130/20221105/)
2.出産時に受けられる経済支援制度2選

出産時に受けられる支援制度には、「出産育児一時金」「出産手当金」の2つがあります。出産には分娩費用や入院費用がかかるため、活用できる支援制度は忘れずに手続きを済ませておきましょう。
ここでは、出産時に受けられる経済支援制度についてそれぞれ詳しく解説します。
2-1.出産育児一時金
出産育児一時金は、健康保険から出産した方に支払われるお金です。出産費用に充てたい場合は、直接支払制度を選択して直接病院に支払うこともできます。
出産育児一時金の概要は、下記の通りです。
制度対象者 | 妊娠4か月目以上で出産した方 |
|---|---|
支給額 | 1児につき500,000円 |
ただし、産科医療補償制度に加入していない病院で出産した場合や在胎週間数が22週未満で分娩した場合は、支給額が488,000円となります。
(出典:全国健康保険協会「子どもが生まれたとき|こんな時に健保」/https://www.kyoukaikenpo.or.jp/g3/sb3280/r145/)
2-2.出産手当金
出産手当金は、産休で給料が支払われない期間がある場合に健康保険から支給されるお金です。出産する方の収入に応じて支給額は異なります。
出産手当金の概要は、下記の通りです。
制度対象者 |
|
|---|---|
支給額 | 支給開始日以前12か月間の各標準報酬月額を平均した額÷30日×2/3×産休取得日数 |
勤務先の健康保険に加入している場合、正社員に限らず契約社員やパート・アルバイトの方も支給対象です。
(出典:全国健康保険協会「出産手当金について|よくあるご質問」/https://www.kyoukaikenpo.or.jp/g6/cat620/r311/)
3.育児中に受けられる経済支援制度4選

妊娠中や出産時だけでなく、育児中に受けられる支援制度もさまざまあります。子育ては身体への負担だけでなくお金もかかります。子育ての不安を軽減するためにも、育児中に受けられる支援制度はフル活用しましょう。
ここでは、育児中に受けられる経済支援制度を4つ紹介します。
3-1.育児休業給付金
出産後に育児休業を取得する場合、雇用保険から育児休業給付金が支払われます。育児休業の取得は、身体的な負担や仕事への心配を軽減できることが大きなメリットです。
育児休業給付金の概要は、下記の通りです。
制度対象者 |
|
|---|---|
支給額 | <育休180日目まで> 休業開始前の給料×67% <育休180日目以降> 休業開始前の給料×50% |
育児休業は、基本的に赤ちゃんが1歳になるまで取得できます。女性だけでなく男性が育児休業を取得することも可能です。
(出典:厚生労働省「育児休業給付について」/https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000135090_00001.html)
3-2.出生時育児休業給付金
出生時育児休業給付金は、男性が子どもを養育するために出生時育児休業を取得した場合に支給されるお金です。男性が対象となることから「産後パパ育休」とも呼ばれています。
出生時育児休業給付金の概要は、下記の通りです。
制度対象者 | 出生時育児休業を取得する男性 |
|---|---|
支給額 | 休業開始前の給料×67% |
出生時育児休業を取得している間でも、条件次第では育児の合間に仕事をすることも可能です。ただし、出生時育児休業の取得は、子どもの出生後8週間以内と定められています。
(出典:厚生労働省「育児休業産後パパ育休や介護休業をする方を経済的に支援します」/https://www.mhlw.go.jp/bunya/koyoukintou/pamphlet/pdf/ikuji_r02_01_04.pdf)
3-3.児童手当
児童手当は、0歳から中学3年生までの子どもがいる家庭に支給されるお金です。子どもの年齢によって支給される金額が異なります。
児童手当の概要は、下記の通りです。
制度対象者 | 0歳から中学3年生までの子どもを養育している方 |
|---|---|
助成額 | <3歳未満の子ども>
<3歳~小学校終了前の子ども>
<中学生の子ども>
|
児童手当には所得制限が設けられています。支給を受けるには、各市区町村に認定請求書の提出が必要です。
(出典:内閣府「児童手当制度のご案内:子ども・子育て本部」/https://www8.cao.go.jp/shoushi/jidouteate/annai.html)
3-4.児童扶養手当
児童扶養手当は、ひとり親家庭に支給されるお金です。ひとり親家庭の子どもの生活が安定することや自立の促進を目的としています。
児童扶養手当の概要は、下記の通りです。
制度対象者 | 18歳までの子どもを養育している方 (18歳になった年度末まで対象) |
|---|---|
助成額 | <全額支給の場合>
<一部支給の場合>
|
子どもが複数人いる場合は、基準に沿って支給額が加算されます。受給者の所得や子どもの人数によって支給額は異なるため、詳細は各市区町村の窓口に問い合わせてみましょう。
(出典:厚生労働省「児童扶養手当について」/https://www.mhlw.go.jp/bunya/kodomo/osirase/100526-1.html)
4.妊娠・出産・育児中に適用されるその他制度2選

妊娠から子育てまでの間に、入院や手術などが必要になる可能性もあります。紹介した支援制度の他にも、妊娠・出産・育児中に適用される制度があるため、万が一に備えて理解を深めておきましょう。
最後に、妊娠から子育てまでに適用されるその他の制度を2つ紹介します。
4-1.医療費控除
医療費控除とは、高額の医療費を支払った場合に受けられる所得控除です。妊娠や出産以外の医療費も対象となるため、家族全員にかかった医療費を合計して申告できます。
医療費控除の概要は、下記の通りです。
制度対象者 | 1年間に100,000円以上の医療費を支払った方 |
|---|---|
控除額 | 実際に支払った医療費-100,000円-保険金などで補てんされる金額 |
医療費控除の申告は、自身で確定申告する必要があります。生計を一緒にしている家族のうち税金を支払っている方であれば誰でも申告が可能です。
(出典:国税庁「No.1120 医療費を支払ったとき(医療費控除)」/https://www.nta.go.jp/taxes/shiraberu/taxanswer/shotoku/1120.htm)
4-2.高額療養費制度
高額療養費制度は、1か月の医療費が自己負担限度額を超えた場合に払い戻しができる制度です。払い戻しには診療月から3か月以上かかるため、「高額医療費貸付制度」の利用も検討しましょう。
高額療養費制度の概要は、下記の通りです。
制度対象者 |
|
|---|---|
支給額 | 実際に支払った医療費-自己負担限度額 |
自己負担限度額は年齢や所得状況により異なります。自己負担額は同じ世帯であれば複数人の医療費を合算できます。
(出典:全国健康保険協会「高額な医療費を支払ったとき|こんな時に健保」/https://www.kyoukaikenpo.or.jp/g3/sb3030/r150/)
まとめ
出産から子育てにはまとまったお金が必要です。妊娠中・出産時・育児中に受けられる経済支援制度は数多くあるため、活用できる支援制度の情報を集めておきましょう。
時間や体力に余裕があるうちに制度について知識を深めておくことで、慌てることなく支援制度を活用できます。無事に出産の日を迎えられるように、使える制度を積極的に活用してお金に関する不安を軽減しておきましょう。
お誕生前申込 CO・OP共済《たすけあい》J1000円コース ~母子手帳もらったらCO・OP共済
妊娠が判明すると、妊娠中の体調変化や出産までの流れなどに不安を感じる方も少なくありません。特に初めての出産となれば、疑問や不安が山積みなのは当然のことです。
妊娠が判明してから出産までの時間は、情報を集めつつ心と体の準備を整えましょう。
今回は、出産前の兆候やお産の始まりをあらわすサインについて詳しく解説します。出産前の兆候があらわれてから実際に出産するまでの流れにも触れるため、ぜひ参考にしてください。
目次
1.出産前の兆候には何がある?

出産前の兆候と言われる主な体調の変化は、次の通りです。
|
出産のタイミングが近づくと、お腹や腰のまわりに変化を感じるケースが多く見られます。例に挙げた変化はお産の前触れであり、出産が近づいている可能性が高いと言えます。
基本的に出産の兆候は、臨月にあらわれやすいことが特徴です。ただし、妊娠の経過や出産の兆候は人によって異なるため、必ずしも同じような変化が起こるわけではありません。兆候がまったくあらわれないまま、お産が始まる方もいるでしょう。
2.お産の始まりをあらわす3つのサイン

「おしるし」「破水」「陣痛」の3つのサインがみられたら、いよいよお産が始まります。
病院に行くタイミングの目安を知るためにも、お産が始まるとどのような変化が起こるのか理解しておきましょう。
ここでは、お産の始まりをあらわす3つのサインについて詳しく解説します。
2-1.(1)おしるし
おしるしは、子宮壁から卵膜が剥がれて毛細血管が破れることで起こる少量の出血です。おしるしから数日で破水または陣痛が始まるのが一般的です。
人によってはおしるしから陣痛までに1週間程度かかることもあります。中には、おしるしがない状態から破水または陣痛に進む人もいます。
おしるしがあったら、慌てずに生理用ナプキンを当てて様子を見ましょう。
「おしるし=出血」ではあるものの、鮮血とは限らず薄いピンク色の場合もあります。生理のような量が出る人もいれば、おりもの程度の少量の人もいて個人差が大きいことが特徴です。
ただし、下記の場合は注意が必要です。
|
出血量が多かったり強い痛みが伴ったりする場合は、常位胎盤早期剥離の可能性があります。常位胎盤早期剥離は子宮から胎盤が剥がれて赤ちゃんへの酸素供給ができない状態です。異常を感じた場合は、かかりつけの病院に相談しましょう。
2-2.(2)破水
破水は、羊膜が破れて羊水が膣から流れ出ることを指します。羊膜が破れても痛みは感じないため、羊水が流れ出たことで破水に気が付くケースがほとんどです。分娩中に破水するケースも多く、破水より先に陣痛が起こる場合もあります。
破水すると、膣から細菌が入り込む子宮内感染のリスクが高まります。破水に気が付いたら、清潔なタオルやお産パッドを当てて感染を予防しましょう。
破水によって出てくる羊水の量は、羊膜が破ける場所によって異なります。尿漏れ程度の場合もあれば、大量に羊水が流れ出ることもあるでしょう。羊水の色は無色透明または乳白色が一般的です。ただし、黄色や黄緑色に濁っていることもあり、実際の色は破水しなければ分かりません。
破水かどうか自己判断が難しい場合は、病院を受診して検査してもらいましょう。
破水後に病院に向かう場合は、徒歩や公共交通機関の利用は避けて自家用車やタクシーを利用すると安心です。専用のドライバーが対応してくれる陣痛タクシーを事前登録しておくほか、バスタオルやペット用のトイレシーツなどを準備しておけば、いざというときに慌てずに済みます。
2-3.(3)陣痛
陣痛は、赤ちゃんが生まれるために子宮が収縮することで起こります。陣痛が始まったら出産が間近になったサインです。
陣痛と一口に言っても、前駆陣痛(偽陣痛)・本陣痛・後陣痛の3種類があります。
それぞれの特徴は、下記の通りです。
前駆陣痛 |
|
|---|---|
本陣痛 |
|
後陣痛 |
|
前駆陣痛と本陣痛は、痛む間隔の規則性の他、痛みを感じる部位にも違いがあります。
本陣痛の場合、お産の進み具合によって痛みを感じる部分が少しずつ変わります。最初は下腹部を中心にお腹全体に痛みを感じやすく、お産が進むにつれて恥骨・腰・膣口・肛門周辺に痛みを感じることが特徴です。
一方、前駆陣痛は、お腹全体が締め付けられるような痛みで、痛みを感じる部位が大きく変わることはありません。
後陣痛は、痛みの感じ方に個人差があります。初産の人よりも経産婦の方が痛みを感じやすいと言われています。
3.【4STEP】出産前の兆候から分娩までの主な流れ

出産前の兆候から分娩までの流れは、4つのステップに分けられます。不安を解消して出産を迎えられるように、主な流れをイメージしておきましょう。
出産前の兆候があらわれてから赤ちゃんが生まれるまでの主な流れは、以下の通りです。
STEP(1) 出産前の兆候 | 臨月を過ぎたら、出産前の兆候がいつあらわれてもおかしくありません。臨月とは、妊娠36週から出産予定日までの1か月間を示します。 兆候を感じた段階で体調に異常がなければ、病院に連絡したり入院したりする必要はありません。慌てずに落ち着いて過ごしましょう。気力と体力を消耗しないように、リラックスすることも大切です。 |
|---|---|
STEP(2) お産が始まるサイン | おしるしがあったら、落ち着いて破水や陣痛が起こるのを待ちましょう。いつお産が始まってもいいように、入院時に持参する荷物の最終チェックや家族への連絡をしておくと安心です。 破水または陣痛が起こったら、かかりつけの病院に連絡します。破水が起こった場合は、子宮内感染を防ぐためにできるだけ早く病院を受診しましょう。病院を受診した後は、そのまま入院となります。 |
STEP(3) 本陣痛(分娩第1期) | 本陣痛が始まると、次第に子宮口が開いて分娩の準備が始まります。子宮口が開くにつれて痛みも強くなり、陣痛の間隔が短くなることが特徴です。 陣痛がピークに達すると、子宮口は10cm程度まで開きます。子宮口が最大になったタイミングで分娩室へ移動します。 本陣痛が始まってから子宮口が最大になるまでは、初産の場合は12時間程度、経産婦の場合は7時間程度かかるのが一般的です。水分補給をしたり腰をさすったりしながら、赤ちゃんが生まれる瞬間を待ちましょう。 |
STEP(4) 出産(分娩第2期) | 子宮収縮といきみによって、赤ちゃんが少しずつ体の外に出てきます。産道の形に合わせて出てくるため、回転するように生まれてきます。 赤ちゃんがスムーズに外に出られるように、助産師の声かけに合わせて下腹部に力を入れてしっかりいきみましょう。 子宮口が最大になってから赤ちゃんが誕生するまでは、初産の場合は1~2時間程度、経産婦の場合は30分~1時間程度かかります。 |
陣痛から分娩までの間は、痛みを感じる時間が多くなります。痛みが落ち着いている時間は、水分補給をして次の陣痛に備えましょう。赤ちゃんに十分な酸素を届けるために、しっかり呼吸をすることも大切です。
まとめ
出産前にはさまざまな兆候があり、お産が近づくとおしるしや陣痛などのサインがあらわれます。スムーズな出産を迎えられるように、出産までの体の変化をイメージしておきましょう。気になることがあれば、事前にかかりつけの病院に相談しておくと不安な気持ちを軽くできます。
ただし、「おしるしがないまま陣痛がきた」「思っていたよりも陣痛が長い」など、出産はイメージ通りにいかないこともあります。実際に出産するまでは何が起こるか分からないため、臨機応変に対応できるように心の準備をしておきましょう。
お誕生前申込 CO・OP共済《たすけあい》J1000円コース ~母子手帳もらったらCO・OP共済
汗疹は、子どもから大人まで誰でもなる可能性がある肌トラブルです。子どもはかゆみを我慢できずにかきむしってしまうことも多く、肌の状態が悪化しやすい傾向にあります。
「悪化させたくない」「跡が残らないように予防したい」と考えている人は、まずは汗疹の原因や子どもに汗疹ができやすい理由を知っておきましょう。
今回は、子どもに多い汗疹の原因と症状、治療法について詳しく解説します。汗疹の予防も紹介するため、ぜひ参考にしてください。
目次
1.汗疹(あせも)とは

汗疹(あせも)とは、大量に汗をかいたときに発症する発疹です。正式名称は「汗疹(かいしん)」ですが、「あせも」と呼ばれることがほとんどです。
汗疹は体中のさまざまな場所に現れます。特に、肘や膝の内側など汗が溜まりやすい部分にできやすいことが特徴です。
夏に多く見られる症状ではあるものの、暖房が効いていたり厚着をしていたりすると冬にも汗疹ができることがあります。
2.汗疹ができる原因

汗疹ができる原因は、汗やホコリ、分泌物などが汗腺に詰まって正常に汗を排出できなくなることです。排出されない汗が皮膚組織を刺激すると、強いかゆみが起こる原因になります。
ここでは、子どもに汗疹ができやすい理由と子どもの汗疹ができやすい場所を詳しく解説します。
2-1.子どもに汗疹ができやすい理由
子どもに汗疹ができやすい理由は、次の通りです。
|
赤ちゃんや幼児は身体の表面積が小さいにもかかわらず、汗腺の数は大人と変わりません。大人より汗腺の密度が高く、体温調節機能も未熟なため大量の汗をかきます。代謝も盛んで、軽い運動後や寝ている間にも大量の汗をかきやすいことが特徴です。
また、子どもの皮膚はデリケートで些細な刺激にも過剰に反応してしまいます。子どもが自分で適切なケアをするのは難しく、軽度な汗疹のはずが掻き壊して状態が悪化するケースもめずらしくありません。
2-2.子どもの汗疹ができやすい場所
子どもの汗疹ができやすい場所を知っておくと、汗疹の予防や早期発見につながります。
子どもの汗疹ができやすい場所は、次の通りです。
|
関節がある部分やオムツで覆われている部分は汗が溜まりやすく、汗疹ができやすくなります。また、チャイルドシートやベビーカーで圧迫される部分も熱がこもったり蒸れたりしやすく、汗疹ができやすい場所です。
大人に比べて子どもは汗疹ができやすい場所が多いため、普段からこまめに体の状態をチェックすることが大切です。
3.子どもの汗疹の主な種類と症状

子どもの汗疹の種類は、「水晶様汗疹」と「紅色汗疹」の2種類です。詳しい症状は種類によって異なります。大人は皮膚の深い部分で炎症が起こる「深在性汗疹」になることもありますが、子どもにはほとんど見られません。
以下では、子どもに多い「水晶様汗疹」「紅色汗疹」の症状を詳しく解説します。
3-1.(1)水晶様汗疹
水晶様汗疹は、皮膚の浅い部分で汗腺が詰まって起こる汗疹です。透明で小さな水ぶくれができることから、「白い汗疹」とも呼ばれます。水ぶくれの中には行き場を失った汗が溜まっており、指や衣類で擦れると簡単に破れます。
特に新生児に多く見られ、高熱により一度に大量の汗をかいたときにできることもあります。赤みやかゆみを伴わないため、汗疹に気付かないこともあるでしょう。
3-2.(2)紅色汗疹
紅色汗疹は、水晶様汗疹より深い部分で汗腺が詰まって起こる汗疹です。直径2mm程度の赤い発疹ができることから、「赤い汗疹」とも呼ばれます。汗疹に悩む人の多くは、紅色汗疹であるケースがほとんどです。
紅色汗疹は、患部で炎症を起こしているため、強いかゆみや熱感、チクチクとした違和感を伴います。かゆみや違和感を我慢できず、掻き壊してしまうこともあります。治りが遅くなるだけでなく、「とびひ(伝染性膿痂疹)」「あせものより(多発性汗腺膿瘍)」などの感染症になる可能性もあるため注意しましょう。
4.【種類別】汗疹の治療方法
汗疹の治療方法は、子どもも大人も基本的にホームケアが中心です。しかし、具体的な治療方法は、汗疹の種類によってやや異なります。
汗疹の種類別の治療方法は、以下の通りです。
- 水晶様汗疹の治療
水晶様汗疹は、自覚症状が少なく特別な治療をしなくても数日で自然に治るケースがほとんどです。肌を清潔に保ち保湿ケアをしっかり行い、自然治癒を待ちましょう。乾燥しやすい部分にはクリームタイプの保湿剤、べたつきが気になる部分にはローションタイプの保湿剤がおすすめです。
汗疹がひどくならないように、室内の温度や服装を調節して汗を抑えることも大切です。
- 紅色汗疹の治療
紅色汗疹の炎症が比較的軽度であれば、水晶様汗疹と同様に肌を清潔にしたり環境改善をしたりして自然治癒を待ちます。ただし、ひどくかゆがっているときやホームケアでなかなか治らないときは、かかりつけの医師や皮膚科に相談しましょう。
かゆみを伴う汗疹は、塗り薬を使用したほうがいいこともあります。かゆみが軽ければ、汗疹用の軟膏が処方されます。かゆみや痛みが強いときは、ステロイド剤や抗ヒスタミン薬を処方されることもあるでしょう。
汗疹を掻き壊さないように、「子どもの爪は短く切っておく」「ミトンを付ける」などの工夫も必要です。
5.子どもの汗疹を予防する3つの方法

環境改善や肌のケアをして汗疹を治しても、また汗を大量にかけば再発することがあります。子どもの汗疹を防ぐには、肌の清潔を保ちつつ快適に過ごせるように日常生活を見直すことが大切です。
ここからは、子どもの汗疹を予防する方法を3つ解説します。
5-1.高温多湿を避ける
高温多湿な環境で過ごすと汗疹ができやすくなるため、特に蒸し暑い夏場は外で遊ぶ時間帯に注意しましょう。
子どもは地面からの照り返しの影響を受けやすく、大人よりも暑さを感じやすい傾向にあります。外遊びやお出かけは、朝夕の気温が比較的低い時間帯を選ぶのがおすすめです。
室内で過ごすときは、エアコンや除湿器を使って室温と湿度を調節しましょう。
5-2.こまめに汗を洗い流す・拭き取る
汗をかいたままでいると、ホコリや汚れが混じって汗疹が起こりやすくなります。外遊びやお出かけから帰ったら、シャワーで汗を洗い流す習慣を付けましょう。
すぐに汗を洗い流せないときは、清潔なハンカチやタオルで拭き取ることでも汗疹のリスクを抑えられます。こすったり押し付けたりせずに、優しく拭くのがポイントです。
洗い流したり拭いたりした後は、肌着を着替えると清潔な状態を保ちやすくなります。
5-3.通気性に優れた寝具や肌着を着用する
肌に触れるものの素材によっては、汗をかきやすくなったり汗が肌に残ったりします。汗疹を防ぐためには、通気性に優れた柔らかい素材の寝具や肌着を選ぶことが重要です。
綿や絹は通気性や肌触りがよく、蒸れにくい素材です。吸水性にも優れており、蒸し暑い夏場でも快適に過ごせます。体に密着すると熱がこもりやすくなるため、ゆったりと着られるサイズやデザインの肌着を選びましょう。速乾性に優れた素材の肌着もおすすめです。
まとめ
子どもは汗をかきやすく、体の表面積が小さいにもかかわらず大人と同じ数の汗腺があるため汗疹になりやすい傾向にあります。オムツを履いている赤ちゃんや幼児は、お腹周りやお尻、足の付け根にも汗疹ができやすくなります。
汗疹の治療方法は、基本的にホームケアが中心です。環境を改善したり肌を清潔に保ったりして自然治癒を待ちましょう。かゆみや痛みが強いときは、医師に相談して塗り薬を処方してもらうのも1つの方法です。
汗をかいたらこまめに洗い流し、通気性に優れた寝具や肌着を身に着けるなど、普段からできる予防方法も試してみましょう。
女性の体は、妊娠すると胎盤を通じてお腹の赤ちゃんに栄養を届けられるようにできています。妊娠が判明して、「何を食べたらいいのか分からない」「つわりで食べられない」など食事に関する悩みや不安を感じている人も多いのではないでしょうか。
お腹の赤ちゃんにしっかり栄養を届けられるように、妊娠中の食事について知識を深めておきましょう。
今回は、妊娠中に取り入れたい食べ物と避けておきたい食べ物について詳しく解説します。妊娠を機に食生活の見直しを考えている人は、ぜひ参考にしてください。
目次
1.食事が赤ちゃんの成長に影響を及ぼすのはいつから?

ママの食事がお腹の赤ちゃんの成長に影響を及ぼすのは、胎盤が完成する妊娠5か月(妊娠16週)ぐらいです。胎盤が完成するまでは、必要な栄養を卵黄のうから補給します。そのため、妊娠初期の食事がお腹の赤ちゃんに大きく影響することはほとんどないと言えるでしょう。
ただし、中には妊娠初期から赤ちゃんに影響を及ぼす食べ物もあるため、妊娠が分かった時点である程度は食事に気を遣う必要があります。妊娠5~6か月になったら、本格的に食事に気を遣い始めましょう。
ただし、妊娠初期のつわりがひどい場合は、食べられるものを優先します。赤ちゃんが栄養不足になる心配はないため、無理に食べる必要はありません。つわりが落ち着いてからは、できる限り主食・主菜・副菜・果物を組み合わせてバランスよく食べましょう。
2.妊娠中に摂取しておきたい食べ物

妊娠中は、お腹の赤ちゃんの発育や母体の健康状態の維持に役立つ栄養素を積極的に摂り入れることがポイントです。普段の食事で不足している栄養素があれば、補えるように食事内容を工夫してみましょう。
ここでは、妊娠中に摂取しておきたい食べ物を7つ紹介します。
2-1.葉酸を多く含む食べ物
葉酸とは、細胞や血液を作り出す働きがある水溶性ビタミンです。葉酸の摂取は、赤ちゃんの成長やママの貧血予防につながります。また、赤ちゃんが神経管の先天異常を起こすリスクが軽減されます。
葉酸を多く含む食べ物は、下記の通りです。
葉酸を多く含む食べ物 |
|---|
|
妊娠中は、1日あたり400~480μgを目安に摂取しましょう。
2-2.鉄分を多く含む食べ物
鉄分とは、赤血球に含まれるヘモグロビンの原料となるミネラル成分です。妊娠中は必要な血液量が増大するため、貧血になりやすい傾向にあります。鉄分の摂取により、ママの貧血を防ぐ効果が期待できます。
鉄分を多く含む食べ物は、下記の通りです。
鉄分を多く含む食べ物 |
|---|
|
妊娠初期は1日3mg、妊娠中期から後期は1日16mgを目安に摂取しましょう。
2-3.カルシウムを多く含む食べ物
カルシウムは、健康維持に欠かせない必須ミネラルの1つです。赤ちゃんは母体からカルシウムを摂取するため、ママの体はカルシウム不足に陥りやすくなります。食べ物からカルシウムを補うことで、赤ちゃんとママの骨を強くできます。
カルシウムを多く含む食べ物は、下記の通りです。
カルシウムを多く含む食べ物 |
|---|
|
妊娠中は、1日あたり650mgを目安にカルシウムを摂取しましょう。
2-4.ビタミンB群を多く含む食べ物
ビタミンB群とは、エネルギーの代謝に欠かせない栄養素です。妊娠中は赤ちゃんの成長に必要なエネルギーも増えるため、ビタミンB群の必要量も多くなります。
ビタミンB群を多く含む食べ物は、下記の通りです。
ビタミンB群を多く含む食べ物 |
|---|
|
ビタミンB群は過剰摂取しても基本的に尿から排出されるため、過剰症の心配はありません。
2-5.ビタミンCを多く含む食べ物
ビタミンCとは、コラーゲンの生成に欠かせない水溶性ビタミンの1つです。鉄分の吸収をサポートする役割もあるため、妊娠中は積極的に摂取しましょう。
ビタミンCを多く含む食べ物は、下記の通りです。
ビタミンCを多く含む食べ物 |
|---|
|
妊娠中の1日あたりの摂取目安量は100mgです。
2-6.ビタミンDを多く含む食べ物
ビタミンDは、骨格や歯の発育促進に作用します。また、カルシウムの吸収をサポートする役割もあります。
ビタミンDを多く含む食べ物は、下記の通りです。
ビタミンDを多く含む食べ物 |
|---|
|
妊娠中は、1日あたり8.5μgを目安に摂取しましょう。
2-7.食物繊維・乳酸菌を多く含む食べ物
食物繊維・乳酸菌は、腸内環境を整える働きがある栄養素です。妊娠中はホルモンバランスの乱れや子宮の圧迫により便秘に悩む人が多く見られます。食物繊維・乳酸菌を摂取すると、便秘の改善が期待できます。
食物繊維・乳酸菌を多く含む食べ物は、下記の通りです。
食物繊維・乳酸菌を多く含む食べ物 |
|---|
|
食物繊維は1日あたり18g以上を目安に摂取しましょう。乳酸菌の摂取目安量は、特に決まっていません。
3.妊娠中は控えておくべき・過剰摂取を避けるべき食べ物

普段何気なく口にしている食べ物の中には、おなかの赤ちゃんや母体に悪影響となるものもあります。赤ちゃんへの発育を守り母体の健康を維持するために、どのような食べ物がよくないのかチェックしておきましょう。
ここからは、妊娠中は控えておくべき食べ物と過剰摂取を避けるべき食べ物を解説します。
3-1.アルコール
普段飲酒する人は、妊娠が分かった時点でアルコール摂取を控えましょう。アルコールは赤ちゃんに与える悪影響が大きく、アルコール飲料には妊娠中の飲酒を控えるように記載されています。
妊娠中にアルコールを摂取した場合、胎児性アルコール症候群や流産などが起こる可能性があります。
3-2.生もの
生肉・生魚・生卵などは、菌や寄生虫が付着している場合があるため、妊娠中は避けたほうが無難です。寄生虫が原因で発症するトキソプラズマ症は、胎盤を経由して赤ちゃんにも感染します。
感染症や食中毒にならないように、食材にしっかり火を通してから食べましょう。
3-3.カフェインを含む飲み物
カフェインの過剰摂取は、赤ちゃんの発育に悪影響を及ぼしたり自然流産のリスクが高まったりします。コーヒー・紅茶・緑茶などを飲む頻度が多い人は、ノンカフェインの飲み物で代用するとよいでしょう。
妊娠中の1日あたりのカフェイン摂取上限量は300mgです。コーヒーの場合は、1日に1~2カップ程度に抑えましょう。
3-4.水銀を含む食べ物
魚に含まれるメチル水銀は、赤ちゃんの発達に悪影響を与える可能性があります。小魚を捕食するキンメダイ・メカジキ・メバチマグロなどの大型魚類は、食物連鎖の課程で水銀が蓄積されることがあります。魚を食べる場合は、種類と摂取量に注意しましょう。
1週間あたりの摂取量は、切り身半分から1切れが目安です。
3-5.ビタミンAを含む食べ物
ビタミンAは、皮膚や粘膜の健康維持に必要な栄養素です。しかし、妊娠初期に過剰摂取すると赤ちゃんの器官形成異常が起こるリスクが高くなります。ビタミンAが豊富なうなぎ・レバー・フォアグラは、食べ過ぎに注意しましょう。
1日あたりの摂取推奨量は、650~700μgです。
3-6.ヨウ素を含む食べ物
昆布・わかめ・めかぶなどに含まれるヨウ素は、甲状腺ホルモンの分泌に欠かせない成分です。しかし、過剰摂取すると赤ちゃんの甲状腺機能に悪影響を及ぼす可能性があります。特に昆布はヨウ素の含有量が多いため、おやつやおかずとして食べる機会が多い人は、摂取量に注意しましょう。
ヨウ素の摂取上限量は、1日あたり2,000μgです。
3-7.ヒ素を含む食べ物
ヒ素は、自然中に存在する無味無臭の物質で、人体に有害な毒素とされています。身近な食べ物の中にも無機ヒ素は含まれており、過剰摂取するとおなかの赤ちゃんに奇形や脳障害が起こる可能性があります。鉄分を多く含むひじきにも無機ヒ素が含まれているため、大量に食べるのは避けましょう。
1日あたりの摂取上限量は、体重50kgの場合107μgです。
まとめ
胎盤が完成する妊娠5か月ぐらいからは、母体とお腹の赤ちゃんのために食事の質を高めることが大切です。妊娠中は、葉酸・鉄分・カルシウム・ビタミンB群などの栄養素を多く含む食材を積極的に摂取することで、赤ちゃんの成長をサポートできます。
一方で、アルコールや生もの、カフェイン・水銀・ビタミンAなどを多く含む食べ物は、赤ちゃんの成長や母体の健康に悪影響を及ぼすことがあるため注意が必要です。
妊娠中に摂取すべき食べ物・控えるべき食べ物をしっかり理解して、食生活を見直しましょう。
子どもが感染することが多いウイルス感染症に「はしか」があります。はしかの国内患者数は過去10年間で比較すると減少傾向にあるものの、子どもにとってはしかは重症化リスクが高いことから、不安を抱える親御さんも少なくありません。
万が一に備えるためには、はしかとはどのような病気なのか、治療方法はあるのかなど、基礎知識を得ておくことが大切です。そこで今回は、はしかの主な症状と治療方法について解説します。はしかの予防方法も紹介するため、ぜひ参考にしてください。
目次
1.はしか(麻しん)とは

はしか(麻しん)とは、麻しんウイルスに感染して起こる感染症の一種です。
麻しんウイルスの飛沫感染と空気感染によって起こります。空気中に漂ったウイルスを吸い込んだり、咳・くしゃみによる飛沫がかかったりすることで感染するため、感染が拡大しやすい病気と言えます。
発症初期は風邪と似た症状が現れるため、はしかと診断するのが困難です。風邪だと思って感染防止対策をせずに普段通り生活する人も多く、知らないうちにウイルスを飛散させてしまうケースも少なくありません。感染力が強く、集団発生へとつながるリスクもあります。
発症からしばらくすると、顔や体に発疹が現れます。特に感染しやすい年齢は、1歳前後です。昔は子ども特有の病気というイメージが強かった感染症ですが、近年では大人の感染も多く報告されています。
2.子どものはしかの主な症状

子どものはしかの主な症状は、下記の通りです。
潜伏期 |
|
|---|---|
カタル期 |
|
発疹期 |
|
回復期 |
|
(出典:国立感染症研究所「麻しんQ&A〔麻疹(ましん、はしか)について〕」/
発症から回復までの期間は10日~2週間程度です。回復期になっても機嫌が悪かったり咳が続いたりすることも多く、感染前の状態に戻るには時間がかかります。
はしかは感染力の高さから、学校保健安全法及び保育所における感染症対策ガイドラインによって「解熱後3日以上経過するまで出席停止」と定められています。熱が下がってからもなるべく室内で安静にして過ごしましょう。
(出典:国立感染症研究所「麻しんQ&A〔麻疹(ましん、はしか)について〕」/
2-1.重症化した場合の合併症
はしかは重症化しやすく、特に赤ちゃんは大人に比べてリスクが大きくなります。
はしかが重症化した場合に起こる主な合併症は、以下の通りです。
●脳炎 はしかに感染すると、1,000人に0.5~1人の割合で脳炎が起こります。発生頻度は低いものの、命を落とすリスクが伴うため注意が必要です。発疹が現れてから2~6日程度で発症します。脳炎の症状には、発熱や頭痛の他、嘔吐・けいれん・昏睡などが挙げられます。 ●肺炎 肺炎は、脳炎より発症頻度が高い合併症の1つです。ウイルスの増殖により起こるウイルス性肺炎や、細菌の二次感染による細菌性肺炎があります。回復後に重症な肺炎が見つかるケースも少なくありません。肺炎により呼吸困難に陥ると、命を落とすリスクが高くなります。 ●中耳炎 中耳炎は、はしかの合併症の中で最も発症頻度が高い合併症です。細菌の二次感染によって起こります。中耳炎の症状は、耳痛・不機嫌・耳を触る・耳だれなどです。赤ちゃんは症状を伝えられないため、耳だれがきっかけで発見されるケースが多く見られます。 |
他にも、心筋炎・副鼻腔炎・喉頭炎・喉頭気管支炎など、はしかの合併症はさまざまあります。
3.はしかの診断方法
はしかの診断は、症状や兆候、周囲の流行状況をもとに行うのが基本です。
はしかに見られる典型的なコプリック斑や発疹などの症状が確認でき、保育園や外出先ではしかが流行している場合は、はしかの可能性が高いと診断されます。感染経路に心当たりがある場合は、受診時に医師に必ず伝えましょう。
また、はしかにはインフルエンザの診断に用いられるような診断キットはありません。確定診断のためには、PCR検査やウイルス分離検査などを行う必要があります。血液や咽頭ぬぐい液などから抗体値を調べるため、結果が分かるまでには時間がかかります。
4.はしかの治療方法
はしかにかかった場合、麻しんウイルスを抑える有効な治療法はありません。特効薬がないため、経過を観察しながらの対処療法が中心となります。
重症と診断された場合は、二次感染の治療のために抗生物質や点滴の投与が行われます。合併症が起こっていれば、状態に応じた治療が必要です。
軽症と診断された場合は、自宅でのケアで回復を目指すことになります。
はしかにかかった子どもの自宅ケアのポイントは、下記の通りです。
●状態を観察する 発熱時は、1日3回熱を測り記録しておきます。顔色・尿量・食欲・発疹の状態などを観察することも大切です。機嫌の変化にも注意しましょう。 ●こまめに水分を与える 体調が悪いと水分の摂取量が少なくなります。特に発熱時は脱水症状が起こりやすいため、こまめに水分を与えましょう。湯冷ましや薄めた果汁、乳幼児用の経口補水液などを少量ずつ与えることがポイントです。 ●快適な室温・湿度を保つ 室内は、季節に合わせて大人が快適に感じる温度と湿度に保ちましょう。加湿器を使う場合は、雑菌が部屋に広まらないようにしっかり手入れをしておくことが大切です。 ●安静を保つ はしかにかかっている状態は、体の免疫力が低下しています。細菌感染などのリスクを避けるためにも、室内で安静に過ごすようにしましょう。 ●清潔にする 汗をかいたら着替えさせたりタオルで体を拭いたり、清潔かつ快適な状態を保ちます。お風呂に入ると体力が消耗するため、症状が落ち着くまでは控えましょう。 |
「呼吸が苦しそう」「呼びかけに対する反応が弱い」「耳を痛がる」などの症状がある場合は、病院を受診する必要があります。
5.はしかの予防方法
はしかは感染力が非常に強く、空気感染もするためマスクの着用や手洗い・うがいだけで防ぐことはできません。特に小さい子どもはマスクを嫌がったり気になった場所を触ったりすることが多く、感染リスクが高まります。
はしかの予防として最も有効なのが、麻しん風しん混合(MR)ワクチンの予防接種です。麻しん風しん混合(MR)ワクチンは、はしかと風しんに対する免疫を作り出す効果があります。2回接種による免疫獲得率は、97~99%以上です。
(出典:国立感染症研究所「麻疹とは」/https://www.niid.go.jp/niid/ja/kansennohanashi/518-measles.html)
麻しん風しん混合(MR)ワクチンには定期接種と任意接種があり、接種できる年齢や費用はそれぞれ異なります。
定期接種の対象年齢と主なスケジュールは、下記の通りです。
対象年齢(定期接種) | |
|---|---|
第1期 | 生後12か月~24か月 |
第2期 | 5歳~7歳未満(小学校就学前1年間) |
母体由来の麻疹特異的IgG抗体がある生後12か月までの子どもにワクチン接種をしても、体内でウイルスが十分に増殖できないと言われています。そのため、母体由来の抗体が失われるタイミングを想定して生後12か月以降に予防接種を行います。
はしかは子どもの重症化リスクが高いため、生後12か月を過ぎたらできるだけ早く予防接種を済ませておくことが大切です。定期接種の場合、費用は無料です。
定期接種の対象年齢以外の人が予防接種を希望する場合は、任意接種となります。任意接種は自費となり、費用は施設によって異なります。
まとめ
飛沫感染と空気感染でウイルスが広まるはしかは、子どもに多い感染症の1つです。感染から発症までには10~12日間の潜伏期間があり、発症すると38℃以上の高熱やコプリック斑、全身の発疹などの症状が現れます。
脳炎・肺炎・中耳炎などの合併症を引き起こすリスクもあるため、麻しん風しん混合(MR)ワクチンの予防接種を受けておくことがおすすめです。
子どもがはしかに感染した場合や重症化した場合に備えて、共済・保険への加入や内容の見直しも検討してみましょう。
花粉症は国民の約4割が発症している症状であり、子どもの有病率も年々増加傾向にあります。鼻づまりや目のかゆみといった症状から、わが子が花粉症を発症したのではと疑っている保護者の方も多いのではないでしょうか。
そこで今回は、子どもの花粉症の現状や主な症状、花粉症が子どもに与える日常生活への影響について解説します。子どもの花粉症の治療方法や予防方法も併せて確認し、花粉症の季節をなるべく快適に過ごせるよう対策を整えましょう。
目次
1.子どもの花粉症は増加傾向にある

日本におけるアレルギー性鼻炎の有病率は年々増加傾向にあり、特にスギ花粉症をはじめとする花粉症は20年前と比較して大幅に増加しています。この傾向は子どもも例外ではありません。日本耳鼻咽喉科免疫アレルギー学会の調査によると、年齢層別のアレルギー性鼻炎の内訳、およびスギ花粉症有病率の推移は下記の通りになっています。
【アレルギー性鼻炎の内訳(2019年)】
スギ花粉症 | スギ以外の花粉症 | 通年性アレルギー性鼻炎 | |
|---|---|---|---|
0~4歳 | 3.8% | 2.6% | 5.1% |
5~9歳 | 30.1% | 17.4% | 20.9% |
10~19歳 | 49.5% | 33.8% | 38.5% |
(出典:日本耳鼻咽喉科免疫アレルギー学会「鼻アレルギーの全国疫学調査2019(1998年,2008年との比較): 速報―耳鼻咽喉科医およびその家族を対象として―/https://www.jstage.jst.go.jp/article/jibiinkoka/123/6/123_485/_pdf/-char/ja)
【子どものスギ花粉症有病率の推移(年齢層別)】
1998年 | 2008年 | 2019年 | |
|---|---|---|---|
0~4歳 | 1.7% | 1.1% | 3.8% |
5~9歳 | 7.5% | 13.7% | 30.1% |
10~19歳 | 19.7% | 31.4% | 49.5% |
(出典:アレルギーポータル「アレルギー性鼻炎ガイド2021年度版」/https://allergyportal.jp/documents/bien_guide_2021.pdf)
上記のデータから、子どものスギ花粉症有病率は20年間で大幅に増加していることが分かります。0~4歳では、アレルギー性鼻炎のうち通年性アレルギー性鼻炎の有病率が最も高いものの、スギ花粉症を発症している子どもも少なくないことを押さえておきましょう。
また、5~9歳では3人に1人、10~19歳の2人に1人がスギ花粉症であると示されています。この有病率は大人の有病率と大きく変わらないことから、花粉症は子どもにとっても珍しい病気ではないと言えるでしょう。
2.子どもの花粉症の主な症状|大人の花粉症との違いは?

子ども、特に幼児は保護者や医師などに対して自身の症状をうまく伝えるのが難しい上に、子ども自身が「花粉症かどうか」を疑うこともほとんどありません。花粉症の症状を放置してしまわないためにも、親などの保護者がしっかりと様子を観察することが大切です。
大人の花粉症の主な症状には鼻水やくしゃみ、目のかゆみなどがありますが、子どもの場合は症状の出方が大人と異なるケースも少なくありません。ここでは、子どもの花粉症の主な症状について解説します。大人の症状との違いを確認し、子どもの花粉症の症状を見逃さないよう注意しましょう。
2-1.鼻づまり
大人の花粉症では「くしゃみが止まらない」「サラサラした鼻水が出る」といった症状がよく見られます。一方、子どもの場合は粘り気のある鼻水が出やすいため、くしゃみよりも鼻づまりが起こりやすいことに注意しましょう。
花粉症による鼻づまりが起こると、鼻で呼吸することが難しくなるため口呼吸の頻度が高くなります。「口呼吸が多くなった」「いびきが増えた」といった変化が見られる場合は、花粉症の疑いがあるため注意深く観察してください。
2-2.鼻のかゆみ
大人の花粉症と同様に、子どもの花粉症でも鼻のかゆみが生じます。鼻をかいたり、鼻や口をもごもごと動かして刺激したりする機会が多くなった場合は、花粉症による鼻のかゆみが生じている可能性を考えて経過を観察するようにしましょう。
また、鼻を指で頻繁にいじるなど、鼻に強い刺激を与えすぎて鼻血が出るケースも少なくありません。鼻血が出ることに思い当たる原因がない場合は、花粉症が間接的な原因となっている可能性も考慮することが大切です。
2-3.目のかゆみ・充血・むくみ
子どもは大人よりも花粉症による目の症状が出やすいと言われています。目のかゆみが強く出た場合は目のまわりを頻繁にこするようになるため、目をこする頻度が高まっていないか観察することがポイントになります。
また、目のまわりをかいている姿を確認できない場合でも、目の充血や目のまわりのむくみが見られるケースも少なくありません。このような症状が現れている場合は花粉症の可能性があるため、様子を観察した上で適切な対応をとることが大切です。
3.子どもの花粉症が与える日常生活への影響
子どもの花粉症を放置すると、花粉症の症状によって日常生活に下記のような影響が出る恐れがあります。生活の質の低下や健康状態の悪化を引き起こす可能性もあるため、十分に注意する必要があるでしょう。
●注意力・集中力の低下 花粉症によって鼻づまりが生じると、夜に十分眠れなくなる恐れがあります。睡眠の質が低下すると日中に眠気を感じやすくなり、結果として注意力や集中力が低下しやすくなることに注意しましょう。また、注意力や集中力の低下により、ストレスやイライラを感じる機会が増えるなどのケースも多く見られます。 ●花粉以外のアレルギー症状の誘発 花粉症によって鼻の粘膜が過敏になることで、その他のアレルギー症状が引き起こされる可能性も少なくありません。 誘発されるアレルギー症状は個人によって異なりますが、例えばスギ花粉症を放置すると、ヒノキなど別の植物の花粉アレルギーを発症する場合があります。また、食物アレルギーや寒暖差によるアレルギーなど、花粉以外のアレルギーが出る可能性があることにも注意してください。 |
4.子どもの花粉症の治療方法

子どもに花粉症と思われる症状が出た場合、日常生活への影響をなるべく抑えるためにも、医療機関を受診して適切な治療を受けることが大切です。かかりつけの小児科や、アレルギー科などで相談してみましょう。鼻づまりや目のかゆみなど、特定の部位に強い症状が出ている場合は耳鼻咽喉科や眼科の受診もおすすめです。
子どもの花粉症の治療は、大人と同様に発症を抑えたり症状を和らげたりする「対症療法」が基本となります。ここでは、子どもの花粉症に対する代表的な治療方法を確認しましょう。
●花粉症の発症を抑える薬物療法 抗アレルギー剤を服用することで、アレルギー症状の発症を抑えることができます。服用開始から効果が現れるまで約2週間かかるため、花粉症シーズンを迎える少し前から治療を開始するとよいでしょう。 ●花粉症の症状を和らげる薬物療法 抗ヒスタミン剤の内服薬や点眼薬、点鼻薬を症状に応じて使用することで、花粉症の症状を和らげることが可能です。抗ヒスタミン剤を使っても症状が軽減しない場合は、ステロイド剤を使用する場合もあります。 |
抗アレルギー剤や抗ヒスタミン剤、ステロイド剤を子どもに使用する際には、年齢や体重を考慮した上で適切な量を適切な方法・回数で使用することが大切です。処方薬・市販薬ともに、眠気や口の渇きといった副作用が出る場合がありますが、用法用量を守って使用すれば体や生活に大きな影響は出ないでしょう。
また、根本的な体質改善を目指す治療として「舌下免疫療法」という方法もあります。舌下免疫療法とは、スギ花粉(アレルゲン)の成分を含む薬剤を舌下に1分程度置き、そのまま飲み込むという方法です。治療を受けた方の約8割が効果を実感していると言われており、完治に近い状態まで花粉症の症状を改善・緩和できるケースも少なくありません。
ただし、舌下免疫療法は数年かけて行う治療であり、途中で服薬をやめてしまうと治療がリセットされる可能性があることに注意が必要です。舌下免疫療法は5歳以上であれば取り組める治療法ではありますが、小さな子どもにとっては難易度が高い治療法であることを押さえておきましょう。
5.子どもの花粉症の予防方法
子どもの花粉症の症状を和らげるためには、大人と同様に「なるべく花粉を浴びないようにする」といった対策を行うことが大切です。下記のような対策を行い、花粉症の悪化を予防しましょう。
子どもの花粉症対策 |
|---|
|
子どもの花粉症を予防するには、子ども自身が対策に取り組むだけでなく、まわりの大人も一緒になって対策を行う必要があります。家族が一丸となって対策を行い、子どもの健康を守りましょう。
まとめ
子どもの花粉症は年々増加傾向にあり、鼻づまりや鼻のかゆみ、目のかゆみといった症状に悩まされる子どもも珍しくありません。花粉症による生活の質の低下や健康状態の悪化も懸念されるため、子どもの様子を十分に観察し、小児科や耳鼻咽喉科、眼科など適切な診療科を受診するようにしましょう。
子どもの花粉症は主に薬物療法が用いられますが、医師の指示や説明書などに従い用法用量を守ることが大切です。症状を悪化させないための対策も行い、家族全員で子どもの健康を守りましょう。
妊娠すると少しずつ体調に変化があらわれます。妊娠時に見られる症状の多くは、次第に落ち着いたり出産後に消失したりするケースがほとんどです。
しかし、中には経過観察が必要となる合併症が起こることがあります。母体への影響はもちろん、赤ちゃんの発育にも影響するため、体調の変化には十分注意しましょう。
今回は、妊娠中に気を付けたい妊娠高血圧症候群(HDP)について詳しく解説します。具体的な症状や原因、治療方法にも触れるため、ぜひ参考にしてください。
目次
1.妊娠高血圧症候群(HDP)とは?

妊娠高血圧症候群とは、妊娠中に起こるおそれがある病気です。かつては「妊娠中毒症」という病名でした。現在は、妊娠中に起こり得る妊娠高血圧症・妊娠高血圧腎症・加重型妊娠高血圧腎症・高血圧合併症の総称として、妊娠高血圧症候群という病名が使われています。
英語では、「Hypertensive Disorders of Pregnancy」と表現します。Hypertensive(高血圧症)、Disorders(障害)、Pregnancy(妊娠)の頭文字をとって、「HDP」と呼ぶこともあります。
妊娠高血圧症候群は、妊娠前の血圧が適正値の人でも起こる可能性がある病気です。
ここからは、妊娠高血圧症候群の症状を分類ごとに詳しく解説します。
1-1.【1】妊娠高血圧
妊娠高血圧症とは、妊娠20週以降に高血圧の症状があらわれる病気です。産後12週までの間に高血圧の症状があらわれた場合も妊娠高血圧症と診断されます。
妊娠高血圧の目安となる血圧値は、下記の通りです。
収縮期血圧 | 140mmHg以上 |
|---|---|
拡張期血圧 | 90mmHg以上 |
妊娠高血圧症は妊娠後期で発症する人が多く、妊婦健診で血圧の変化に気が付くケースがほとんどです。軽症であれば、産後12週を目安に改善に向かいます。
1-2.【2】妊娠高血圧腎症
妊娠高血圧腎症は、妊娠高血圧症の症状に加えて、たんぱく尿や腎機能障害などがみられる病気です。妊娠高血圧腎症にみられる主な症状は、下記の通りです。
|
妊娠高血圧症候群のガイドラインは、2018年に変更になりました。現在は、たんぱく尿が認められない場合でも、肝臓・腎臓の機能障害や神経障害などの症状があれば妊娠高血圧腎症と診断されます。
1-3.【3】加重型妊娠高血圧腎症
加重型妊娠高血圧腎症は、妊娠前や妊娠20週までに高血圧の状態にあり、妊娠20週以降に妊娠高血圧腎症の症状が認められる場合に診断される病気です。
妊娠前や妊娠20週までにたんぱく尿があらわれる腎疾患があり、妊娠20週以降に高血圧が発症した場合も、加重型妊娠高血圧腎症と診断されます。
1-4.【4】高血圧合併妊娠
高血圧合併妊娠は、妊娠前や妊娠20週までに高血圧の状態にあり、加重型高血圧腎症を発症していない場合に診断される病気です。高血圧の状態になったタイミングによって、妊娠高血圧症と高血圧合併妊娠を区別します。
高血圧の薬を処方されている場合は、妊娠中でも服用できる薬に変更する場合があります。医師の指示に従って体調管理を続けることで、妊娠継続も十分に可能です。
1-5.【その他】白衣高血圧
妊娠高血圧症候群には分類されないものの、妊娠中の血圧に関連する症状の1つに白衣高血圧があります。自宅では正常値でも、病院で測定すると血圧が高くなることが特徴です。
白衣高血圧は、緊張や自律神経の乱れが原因で起こると考えられています。白衣高血圧から妊娠高血圧症候群に移行するケースもあるため、血圧の変化には注意しながら生活しましょう。
2.妊娠高血圧症候群の症状

妊娠高血圧症候群の主な症状は、高血圧とたんぱく尿です。
ただし、稀に下記の症状があらわれることがあります。
|
妊娠高血圧症候群は基本的に自覚症状がなく、妊婦健診で初めて気が付く人がほとんどです。
妊娠高血圧症候群は、発症するタイミングで下記の2つに分類されます。
早発型 | 妊娠34週未満で発症 |
|---|---|
遅発型 | 妊娠34週以降で発症 |
早発型は、遅発型に比べて重症化しやすいことが特徴です。収縮期血圧が160mmHg以上、もしくは拡張期血圧が110mmHg以上の場合は重症と判断されます。
症状が強く出ている場合は、すでに合併症を引き起こしている可能性があります。気になる症状があれば、早めに受診しましょう。
3.妊娠高血圧症候群が引き起こす合併症
妊娠高血圧症候群が引き起こす主な合併症は、以下の通りです。
●子癇(しかん) 妊娠中や分娩中、産後に意識消失とけいれん発作が起こる病気です。子癇の前触れとして、急激な尿蛋白増加・頭痛・目がチカチカするような眼症状などが起こる場合があります。 ●HELLP症候群 赤血球の破壊・肝機能の悪化・血小板の減少が起こる病気です。妊娠後期から産後にかけて発症しやすいことが特徴です。みぞおちの痛みや吐き気・嘔吐などの自覚症状を伴います。 ●脳出血 脳内にある細い血管が裂けて出血し、脳の働きにダメージを与える病気です。基本的に前触れとなる症状はなく、突然起こることが多いと言われています。 ●胎児発育不全 子宮や胎盤へ流れる血流が悪くなり、赤ちゃんに栄養や酸素が十分に行き渡らなくなります。赤ちゃんの発育が標準より遅れてしまうことが特徴です。 ●常位胎盤早期剥離 出産予定より早いタイミングで胎盤が剥がれてしまう状態です。母体の大量出血や赤ちゃんへの酸素不足などが起こる場合があります。 |
妊娠高血圧症候群の合併症は、母体だけでなく赤ちゃんにも深刻なダメージが及ぶ可能性があります。妊娠高血圧症候群のリスクがある人は、合併症にも注意が必要です。
4.妊娠高血圧症候群の原因
妊娠高血圧症候群の原因は、はっきりと解明されてはいないものの、さまざまな仮説が立てられています。
妊娠高血圧症候群は、妊娠中特有の病気であり産後は基本的に症状が軽快することが特徴です。そのため、妊娠の経過・胎児の成長に伴う体の変化に対する「母体の適応不全」が原因の1つと考えられています。
母体が対応できず何らかの理由で血管が傷み、血管を収縮させる物質が放出されると血圧が上がる可能性があります。うまく発達していない胎盤の血管に多くの血流を回すために、血圧が上がることも原因となり得るでしょう。
4-1.妊娠高血圧症候群になりやすい人の特徴
妊娠高血圧症候群の発症リスクが高い人には、いくつかの特徴があります。特徴に当てはまる人は、十分に注意しましょう。妊娠高血圧症候群になりやすい人の特徴は、下記の通りです。
|
肥満の人は、血管が体脂肪で圧迫されやすく高血圧になりやすい傾向にあります。妊娠中の急激な体重増加にも気を付けましょう。高血圧は遺伝する要素が大きいため、両親が高血圧の場合は要注意です。
5.妊娠高血圧症候群の治療方法

妊娠高血圧症候群を完治させる治療方法はありません。基本的には、対処療法で改善を目指すことになります。
妊娠高血圧症候群が軽症であれば、食事療法や生活習慣の見直しを行います。医師の指導に従って重症化を防ぎましょう。
症状が重症化している場合は、母体と赤ちゃんを守るために管理入院が必要です。必要に応じて降圧剤が処方されますが、赤ちゃんへの影響も考えて医師が慎重に判断します。
母体や赤ちゃんの状態によっては、帝王切開や促進分娩などで出産を早める場合もあります。
まとめ
妊娠高血圧症候群は、妊娠中であれば誰でも起こる可能性がある病気です。妊娠20週以降に高血圧になった人や妊娠前からの高血圧が悪化した人は、妊娠高血圧症候群と診断されます。
HELLP症候群や胎児発育不全などの合併症を発症するリスクも高いため、なりやすい特徴に当てはまる人は特に注意が必要です。妊娠高血圧症候群には根本的な治療方法がなく、対処療法で改善を目指すことになります。
妊娠高血圧症候群を予防するには、睡眠や食事などの生活習慣を見直すことが大切です。
自然災害は突発的に発生するものが多く、特に地震・台風・豪雨による水害などが発生すると生活基盤が破壊されることもあります。
自然災害に被災して、生活の再建が必要となったときに利用できる制度が「被災者生活再建支援法」です。被災者生活再建支援法の適用対象になると、生活の再建に利用できる支援金を受け取れます。
今回は被災者生活再建支援法とは何かから、支援の適用対象と支援金支給額の詳細、支援金支給の流れまでを徹底解説します。
目次
2. 被災者生活再建支援法の適用対象|施行令第1条第1号~第4号
2-1. 【第1号】災害救助法施行令における特定の自然災害が発生した市町村
2-2. 【第2号】10世帯以上の住宅全壊被害が発生した市町村
2-3. 【第3号】100世帯以上の住宅全壊被害が発生した都道府県
2-4. 【第4号】5世帯以上の住宅全壊被害の発生かつ第1号~第3号の区域に隣接する市町村
3. 被災者生活再建支援法における2種類の支援金|それぞれの支給額も
4. 被災者生活再建支援法の支援金が支給されるまでの流れと必要な手続き
1.被災者生活再建支援法とは?

被災者生活再建支援法とは、自然災害で住宅が全壊した世帯や、住宅の補修が必要となった世帯などに支給する、被災者生活再建支援金(支援金)について定めた法律です。
支援金の適正な活用により、被災者の生活基盤の再建・安定と被災地の速やかな復興を目的としています。
被災者生活再建支援法の対象となる自然災害とは、下記のような災害のことです。
|
ただし、自然災害によって被災したすべての世帯が、被災者生活再建支援法の適用対象となるわけではありません。
被災者生活再建支援法の適用対象となるかどうかは基本的に市町村単位で決定し、適用とならなかった場合は地方公共団体が支援対応を検討します。
1-1.被災者生活再建支援制度が制定された背景
被災者生活再建支援制度は、1995年1月17日に発生した「阪神・淡路大震災」をきっかけに制定された支援制度です。
阪神・淡路大震災では、直下型の地震による家屋の倒壊や火災による焼失が発生し、被災後の生活再建を進められない方が多数出ました。義援金などによる支援にも限界があり、被災者の生活再建を支援する公的制度を求める機運が高まった経緯があります。
阪神・淡路大震災と同年の9月に、内閣総理大臣設置の「防災問題懇談会」で被災地支援を目的とした基金の検討が提言されました。国会においても超党派によって被災者支援の法律について議論が交わされ、1997年7月には全国知事会で災害相互支援基金の創設が決議されています。
以上の流れを踏まえ、1998年5月に「被災者生活再建支援法」が成立しました。以降、同法は数度にわたって法改正し、制度の拡充や手続きの見直しなどが行われています。
2.被災者生活再建支援法の適用対象|施行令第1条第1号~第4号

被災者生活再建支援法の適用対象は、被災した世帯の数や被害状況によって異なります。
具体的な適用対象は、被災者生活再建支援法施行令の第1条第1号~第4号で区分されているため、利用する場合は内容を把握しておくことが大切です。
以下では、被災者生活再建支援法の適用対象である施行令第1条第1号~第4号の内容を解説します。
(出典:防災情報のページ – 内閣府「被災者生活再建支援制度について」/https://www.bousai.go.jp/kaigirep/kentokai/saikenshien/pdf/siryo2_4.pdf)
2-1.【第1号】災害救助法施行令における特定の自然災害が発生した市町村
施行令第1条第1号の適用対象は、災害救助法施行令の第1条第1項第1号もしくは第2号に相当する自然災害が発生した市町村です。
例として、第1号相当のケースを説明します。
- 第1号相当のケース
第1号相当では、下記表の「市町村の人口」に対し、「住家が滅失した世帯数」が定められた数以上の場合が適用対象です。
市町村の人口 | 住家が滅失した世帯数 |
|---|---|
5,000人未満 | 30世帯 |
5,000人以上1万5,000人未満 | 40世帯 |
1万5,000人以上 3万人未満 | 50世帯 |
3万人以上 5万人未満 | 60世帯 |
5万人以上10万人未満 | 80世帯 |
10万人以上 30万人未満 | 100世帯 |
30万人以上 | 150世帯 |
また、第2号相当のケースでは市町村を包括する都道府県の被害も条件に含まれるものの、市町村の被害の条件は第1号相当のケースの半分に設定されています。
2-2.【第2号】10世帯以上の住宅全壊被害が発生した市町村
施行令第1条第2号の適用対象は、自然災害によって10世帯以上の住宅全壊被害が発生した市町村です。
住宅被害の認定を受ける際は、内閣府が定める「災害の被害認定基準」などにもとづく被害認定調査が行われます。
被害認定調査には「全壊」「大規模半壊」「中規模半壊」「半壊」「準半壊」「準半壊に至らない(一部損壊)」の6段階があり、第2号の対象は全壊の世帯数のみです。
2-3.【第3号】100世帯以上の住宅全壊被害が発生した都道府県
施行令第1条第3号の適用対象は、自然災害によって100世帯以上の住宅全壊被害が発生した都道府県です。
市町村単位では第1号・第2号の適用対象とならないケースでも、都道府県単位で住宅全壊被害が多数発生している場合は、第3号の適用を受けられる可能性があります。
2-4.【第4号】5世帯以上の住宅全壊被害の発生かつ第1号~第3号の区域に隣接する市町村
施行令第1条第4号の適用対象は、5世帯以上の住宅全壊被害が発生していて、かつ第1号~第3号の区域に隣接する市町村です。
ただし、第4号の適用を受けられるのは、市町村の人口が10万人未満の場合のみとなっています。
また、市町村の合併を行っていた場合は、合併した後と以降の5年間は合併前人口で適用される特例措置を受けられるケースがあります。
3.被災者生活再建支援法における2種類の支援金|それぞれの支給額も

被災者生活再建支援法で支給される被災者生活再建支援金には、「基礎支援金」と「加算支援金」の2種類があります。
受け取れる支援金の額は、世帯人数や住宅再建方法の規模によって大きく異なるため、事前に把握しておきましょう。
以下では、基礎支援金・加算支援金のそれぞれについて主な支給額や支給のルールを解説します。
(出典:防災情報のページ – 内閣府「被災者生活再建支援制度の概要」/https://www.bousai.go.jp/taisaku/seikatsusaiken/pdf/140612gaiyou.pdf)
3-1.基礎支援金
基礎支援金は、罹災証明書に記載されている被害の程度を基準として支給されます。罹災証明書とは、住宅の被害認定調査によって発行される書類です。
支給対象は、被害の程度が全壊・解体・長期避難・大規模半壊の世帯です。中規模半壊や半壊・準半壊・準半壊に至らない(一部損壊)と記載されている場合は、基礎支援金は支給されません。
基礎支援金の支給額は「全壊・解体・長期避難」と「大規模半壊」によって異なり、下記の通りとなっています。
住宅の被害の程度 | 基礎支援金の支給額 |
|---|---|
| 100万円 |
| 50万円 |
なお、世帯人数が1人の単身世帯では、基礎支援金の支給額は3/4となります。単身世帯の場合、全壊・解体・長期避難は支給額が75万円、大規模半壊は37.5万円となる計算です。
3-2.加算支援金
加算支援金は、住宅再建のために選んだ方法に応じて支給される支援金です。適用対象となる被災者が、新たに住宅を手に入れるための資金として主に活用されます。
加算支援金は、全壊・解体・長期避難・大規模半壊の世帯に加えて、中規模半壊の世帯も支給対象となります。それぞれの世帯における加算支援金の支給額は下記の通りです。
住宅の被害の程度 | 住宅の再建方法 | 加算支援金の支給額 |
|---|---|---|
| 建設・購入 | 200万円 |
補修 | 100万円 | |
賃貸(公営住宅を除く) | 50万円 | |
| 建設・購入 | 100万円 |
補修 | 50万円 | |
賃貸(公営住宅を除く) | 25万円 |
なお、単身世帯の場合は加算支援金の支給額も3/4となります。
4.被災者生活再建支援法の支援金が支給されるまでの流れと必要な手続き
被災者生活再建支援法の支援金を受け取るには、被災者自身が行う申請を含めていくつかの手続きが発生します。
STEP(1) | 都道府県が国・支援法人・市町村に被災者生活再建支援制度の適用を報告する |
|---|---|
STEP(2) | 市町村が罹災証明書を交付する |
STEP(3) | 被災世帯が市町村に被災者生活再建支援法による支援金を申請する |
STEP(4) | 市町村が支援金申請を受けた後、都道府県が取りまとめて支援法人に申請書を送付する |
STEP(5) | 支援法人が国に補助金を申請する |
STEP(6) | 国から支援法人に補助金が交付された後、支援法人から被災世帯に支援金として支給される |
6つのステップ中で被災者自身が行わなければならない手続きは、ステップ3の申請手続きのみです。
申請手続きでは下記の書類を揃えて提出します。
基礎支援金の申請書類 |
|
|---|---|
加算支援金の申請書類 |
|
また、基礎支援金は災害発生日から13か月以内、加算支援金は37か月以内に申請を行う必要があることも覚えておきましょう。
まとめ
被災者生活再建支援法は、自然災害で住宅に被害を受けた世帯へと支援金を支給する「被災者生活再建支援制度」を定めた法律です。
被災者生活再建支援法の適用対象は第1号~第4号の4つに区分されていて、制度を利用するには自分が居住する市町村などが適用対象となっている必要があります。市町村が適用対象であり、さらに住宅の被害が一定以上であると認められた場合に、支援金が支給される仕組みです。
支援金の支給額は条件によって異なるものの、基礎支援金・加算支援金の合計で最大300万円が受け取れます。支給の条件や手続きを把握し、万が一に備えておくとよいでしょう。CO・OP共済火災共済+自然災害共済はこちらから
子どものいる家庭で注意したい病気に「RSウイルス感染症(RSV)」があります。RSウイルス感染症は子どもがかかりやすい病気として知られており、名前を聞いたことがある方も多いでしょう。
RSウイルス感染症にかかった子どもはつらい症状に悩まされるため、保護者の方は治療や予防の知識を持っておくことが大切です。
今回はRSウイルス感染症とはどのような病気なのかを解説し、流行時期や症状・感染経路、治療方法と予防方法も紹介します。
目次
5. RSウイルス感染症の感染に特に気をつけておくべき方とは
1.RSウイルス感染症とは?

RSウイルス感染症とは、RSウイルスへの感染によって発症する呼吸器の感染症です。発症すると鼻汁・咳・発熱などの症状が現れます。
RSウイルス感染症の発症の中心は0歳~1歳児です。感染しやすい病気であり、生後2歳までにはほぼ100%の確率で感染すると言われています。特に乳幼児の感染は症状が強く出るおそれがあり、注意が必要です。
また、RSウイルス感染症は子どもだけでなく、大人も感染・発症する可能性があります。
1-1.RSウイルス感染症の流行時期
RSウイルス感染症の流行時期は都道府県によって偏りがあるものの、通常は秋から冬にかけて流行するとされています。
しかし、近年は流行時期が変化しつつあり、必ずしも秋から冬にかけて流行する感染症というわけではありません。
2018年~2024年第6週のデータをもとに、RSウイルス感染症の流行時期の変化を説明します。
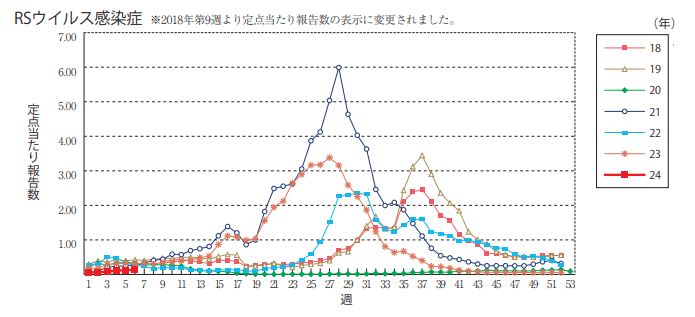
(引用:国立感染症研究所「IDWR感染症週報」/https://www.niid.go.jp/niid/images/idwr/pdf/latest.pdf)
※上記は2024年第6週(2月5日〜2月11日)時点のデータです
2018年と2019年は通常通り秋から冬にかけて流行していて、どちらの年も流行のピークは9月上旬です。
一方、2021年と2023年は5月中旬頃から感染者数が増え始めていて、夏季が流行時期の中心となっています。流行のピークは2021年が7月中旬、2023年は7月上旬です。
また、2022年も夏季に流行し始めているものの、全体的に感染者数は少ない傾向となっています。
近年は夏季にRSウイルス感染症の流行がスタートする傾向にあり、2024年も夏季の流行に注意が必要です。
2.RSウイルス感染症の症状

RSウイルスに感染すると、2~8日(典型的には4~6日)程度の潜伏期間を経たあとに「風邪症状」が現れます。
RSウイルス感染症の主な症状は、下記の3つです。
|
RSウイルス感染症は基本的には症状が軽く、初感染の乳幼児の7割は数日のうちに軽快が見込めます。
しかし、残りの約3割は症状が悪化し、重症化するおそれがあります。
RSウイルス感染症が重症化した場合、主な症状は下記の通りです。
|
RSウイルス感染症が重症化すると、下気道が炎症を起こす「細気管支炎」や「肺炎」に進展することもあります。子どもがRSウイルス感染症にかかった場合は、症状が重症化していないか経過をよく確認しましょう。
RSウイルスは終生免疫の獲得がなく、治った後も再感染するケースがあります。再感染した場合の症状は鼻汁や軽い咳が出る程度で、重症化することは多くありません。
また、大人のRSウイルス感染症の症状は、健康な成人であれば軽症で済むことがほとんどです。
ただし、免疫が低下している高齢者の方や、基礎疾患・免疫不全を持っている方は重症化するおそれがあります。
3.RSウイルス感染症の感染経路
RSウイルス感染症の感染経路としては、主に「飛沫感染」と「接触感染」の2つが挙げられます。はしかや水ぼうそうのように空気感染することはありません。
RSウイルス感染症の飛沫感染は、RSウイルスを含む飛沫を浴びたり、吸い込んだりすることで感染します。下記のケースが主な感染の流れです。
- 飛沫感染の主な例
|
一方で接触感染は、RSウイルスに感染している人との接触や、RSウイルスが付着した物への接触を介して感染します。
- 接触感染の主な例
|
RSウイルスは、ドアノブやテーブルなどに付着した状態でも数時間は生存できると言われています。RSウイルスに感染している人と直接の接触がない場合でも、接触感染の可能性は意識したほうがよいでしょう。
4.RSウイルス感染症の治療方法

RSウイルス感染症に対する特効薬はありません。発症した場合、症状を和らげる対症療法が主な治療となります。
RSウイルス感染症の対症療法は、下記のような内容です。なお、薬は医師から処方されたものを使用してください。
|
また、RSウイルスには抗生物質が効かないため単独の発症では処方がされないものの、細菌感染などの合併症が疑われる場合には抗生物質の服用も行います。
RSウイルス感染症の治療のために病院やクリニックを受診しても、基本的に入院はしません。自宅で栄養補給・水分補給をして安静にしながら、病気が軽快するのを待ちます。
しかし、生後1~2か月の乳児で、かつ重症化リスクがある場合は入院・経過観察が必要となるケースもあります。
5.RSウイルス感染症の感染に特に気をつけておくべき方とは
下記の特徴がある方は、RSウイルス感染症の感染には特に気をつけておきましょう。
|
また、感染に気をつけるべき方と同居する方も、当然ながらRSウイルス感染症の感染には注意が必要です。同居者が感染すると、飛沫感染・接触感染によって感染に気をつけるべき方の感染リスクも高くなります。
6.RSウイルス感染症の予防方法

RSウイルス感染症の予防方法としては、「日常生活における予防方法」「予防接種・ワクチンによる予防方法」の2つが存在します。
乳幼児などの子どもや感染に気をつけるべき方がいる家庭では、予防方法を理解して適切に予防を進めることが大切です。
最後に、RSウイルス感染症の2つの予防方法を解説します。
6-1.日常生活における予防方法
日常生活における予防方法では、RSウイルス感染症の主な感染経路である飛沫感染・接触感染を防ぐための対策を行います。
主な予防方法は下記の通りです。
|
「こまめな手洗い・うがい」「マスクの着用」といった対策は、周囲の方も実践しましょう。
6-2.予防接種・ワクチンによる予防方法
予防接種・ワクチンによる予防方法を行うと、RSウイルス感染症の発症や重症化を抑えられる可能性があります。
日本で受けられるRSウイルス感染症の予防接種・ワクチンは、2024年現在では下記の2つです。
- RSウイルス感染症予防注射「シナジス」
シナジスは、RSウイルス感染による呼吸器感染症の重症化を抑える予防注射です。RSウイルス感染症の流行時期に合わせて、月1回のペースで筋肉内注射により投与します。
シナジスの主な対象者は下記の方です。
|
具体的な対象者は、受診する医療機関に問い合わせましょう。
- RSウイルスワクチン「アレックスビー」
アレックスビーは、RSウイルス感染症の発症や重症化を防ぐワクチンです。2023年9月に日本で初めて製造販売承認を取得し、2024年1月に発売されました。
アレックスビーの対象者は、60歳以上の高齢者の方です。接種回数は1回のみで、筋肉内注射による投与を行います。
まとめ
RSウイルス感染症は、0歳~1歳児を中心に発症する呼吸器のウイルス感染症です。発症すると鼻汁・咳・発熱などの症状が現れ、重症化すると喘鳴・呼吸困難や、細気管支炎・肺炎といった病気に進展することもあります。
RSウイルス感染症は感染力が高く、飛沫感染や接触感染によって容易に感染します。手洗い・うがいやマスク着用といった日頃からの予防はもちろん、万が一重症化した場合の備えとして共済・保険にも加入しておくことが大切です。
脱炭素とカーボンニュートラルは、環境問題の対策として近年注目を集めているキーワードです。日常生活や仕事において、脱炭素・カーボンニュートラルを意識する方も多いのではないでしょうか。
脱炭素とカーボンニュートラルは同じ意味で捉えられる場面が多いものの、実際には違いがあります。環境問題に関心がある方は、2つの言葉の違いを正しく理解するとよいでしょう。
今回は脱炭素とカーボンニュートラルの意味と違いを説明した上で、日本における主な取り組みと関連用語を紹介します。
目次
4.脱炭素・カーボンニュートラルの実現に向けた日本の取り組み
1.脱炭素とは?

脱炭素とは、二酸化炭素(CO2)の排出量をゼロにすることです。
また、脱炭素を目指す取り組みは「脱炭素化」と総称され、脱炭素化などによって実質的に二酸化炭素の排出量ゼロを達成した社会は「脱炭素社会」と呼ばれます。
脱炭素が二酸化炭素の排出量に着目する理由は、二酸化炭素が代表的な温室効果ガスであり、二酸化炭素の増加は地球環境へのさまざまな悪影響を及ぼすためです。悪影響の例を挙げると、地球の平均気温上昇や、気温上昇に伴う異常気象の発生、海水面の上昇、氷河の融解などがあります。
二酸化炭素の排出量をゼロにして地球環境の破壊を抑え、気候変動などの影響を最小限に留めることが脱炭素社会の目的です。
2.カーボンニュートラルとは?

カーボンニュートラルとは、二酸化炭素も含めた温室効果ガスの排出量と吸収量を均衡させて、温室効果ガスの排出量を全体としてゼロにすることです。
カーボンニュートラルの取り組みは、温室効果ガスの排出量そのものを減らすと同時に、排出した温室効果ガスをさまざまな方法で吸収・除去します。実際の排出量から吸収量を差し引いた結果がゼロになっていれば「排出量が実質ゼロ」になるという考え方です。
カーボンニュートラルの考え方は、2015年のCOP21(国連気候変動枠組み条約締約国会議)で採択された「パリ協定」によって広く知られるようになりました。
パリ協定は、地球の平均気温上昇の抑制を世界全体における長期目標として掲げています。温室効果ガスの排出量を全体としてゼロにする取り組みにより、地球の平均気温上昇を抑制することがカーボンニュートラルの目的です。
3.脱炭素とカーボンニュートラルの違い
脱炭素とカーボンニュートラルは、そもそもの意味が異なります。
脱炭素 | 二酸化炭素の排出量をゼロにすること |
|---|---|
カーボンニュートラル | 温室効果ガスの排出量を実質ゼロにすること |
脱炭素は二酸化炭素に焦点を当てて排出量ゼロを目指すのに対し、カーボンニュートラルは二酸化炭素も含めた温室効果ガスの排出量実質ゼロを目指します。
参考として、カーボンニュートラルの対象となる温室効果ガスは下記の7種類です。
【温室効果ガスの種類】
|
また、脱炭素とカーボンニュートラルは排出量ゼロを目指すプロセスにも違いがあります。脱炭素は排出量そのものをゼロにするのに対し、カーボンニュートラルでは排出量と吸収量の差し引きをゼロにする点が特徴です。
そのため、脱炭素の取り組みは排出量の削減が中心であり、一方でカーボンニュートラルでは排出量削減と吸収のための取り組みが行われています。
4.脱炭素・カーボンニュートラルの実現に向けた日本の取り組み

現代の経済活動・ライフスタイルは、二酸化炭素を含む温室効果ガスを大量に発生させるものとなっています。脱炭素・カーボンニュートラルを実現するにはさまざまな取り組みが必要です。
ここでは、脱炭素・カーボンニュートラルの実現に向けた日本の代表的な取り組みを3つ紹介します。
4-1.再生可能エネルギーの活用
事業活動による使用電力を再生エネルギーで100%賄う「RE100」という取り組みが、さまざまな企業により行われています。
再生可能エネルギーとは、石油・石炭のように有限な資源ではなく、太陽光・風力・バイオマスなどの永続的に利用できる資源のことです。再生可能エネルギーには二酸化炭素を増加させないという特徴があり、活用によって脱炭素・カーボンニュートラルの実現に貢献できます。
(出典:環境省「環境省RE100の取組」/https://www.env.go.jp/earth/re100.html)
4-2.グリーン成長戦略
日本は2020年10月、2050年までのカーボンニュートラル実現に向けた産業政策・エネルギー政策として「グリーン成長戦略」を定めました。
グリーン成長戦略とは、カーボンニュートラルの実現に必要な対応を成長の機会として捉え、産業活動の変革を進めようとする取り組みのことです。政府は成長が期待される14分野のそれぞれについて具体的な目標と実行計画を策定し、企業の前向きな挑戦を後押しすることで経済と環境の好循環を目指しています。
(出典:経済産業省「2050年カーボンニュートラルに伴うグリーン成長戦略」/https://www.meti.go.jp/policy/energy_environment/global_warming/ggs/index.html)
4-3.カーボンリサイクル技術ロードマップ
経済産業省は、カーボンリサイクル技術にかかわる研究開発や事業化の加速を目的として、2019年に「カーボンリサイクル技術ロードマップ」を策定しました。2021年には取り組みの進展や関連する動向を踏まえたロードマップ改訂も行われています。
カーボンリサイクルとは、産業活動で排出される二酸化炭素を資源として捉え、再利用することにより二酸化炭素の排出抑制につなげる取り組みです。2021年に改訂されたロードマップでは、カーボンリサイクルの拡大を10年区切りで3つのフェーズに分けて、各フェーズにおける具体的な内容や目標を定めています。
(出典:資源エネルギー庁「カーボンリサイクル技術ロードマップについて」/https://www.enecho.meti.go.jp/category/others/carbon_recycling/tech_roadmap.html)
5.脱炭素とカーボンニュートラルの関連用語5つ

脱炭素・カーボンニュートラルの取り組みでは、二酸化炭素の排出などにかかわるさまざまな関連用語が登場します。環境問題への理解をより深めたい方は、関連用語についても意味を知っておくとよいでしょう。
最後に、脱炭素とカーボンニュートラルの関連用語を5つ紹介します。
5-1.低炭素
低炭素とは、二酸化炭素の排出量をできるだけ抑えることです。
低炭素を目指す社会は「低炭素社会」と呼ばれます。2015年に採択されたパリ協定以前は、二酸化炭素の排出量を抑える低炭素社会の実現が国際社会における目標とされていました。
しかし、二酸化炭素の排出による環境への悪影響や気候変動の進行が科学的に明らかになり、国際社会の目標は低炭素社会から脱炭素社会の実現へと進められています。
5-2.脱炭素ドミノ
脱炭素ドミノとは、脱炭素社会のモデルケースとして「脱炭素先行地域」をつくり、周辺地域へと波及させて将来的には日本全国に広げるという考え方です。
脱炭素ドミノは政府の「地域脱炭素ロードマップ」内で提唱されており、2030年度までに少なくとも100か所以上の脱炭素先行地域をつくることが示されています。
(出典:内閣官房「国・地方脱炭素実現会議」/https://www.cas.go.jp/jp/seisaku/datsutanso/index.html)
地域脱炭素ロードマップでは、脱炭素ドミノによって2050年を待たずに脱炭素社会を全国で実現することを目標としています。
5-3.ゼロカーボン
ゼロカーボンとは、二酸化炭素などの温室効果ガスの排出量から、森林などによる吸収量を差し引き、全体として排出量をゼロにすることです。「カーボンニュートラル」と同義であるとされています。
ゼロカーボンという用語は、2050年の二酸化炭素排出実質ゼロに取り組むことを表明した地方自治体を指す「ゼロカーボンシティ」などで使われています。
(出典:環境省「地方公共団体における2050年二酸化炭素排出実質ゼロ表明の状況」/https://www.env.go.jp/policy/zerocarbon.html)
5-4.カーボン・オフセット
カーボン・オフセットとは、日常生活や経済活動を行う上で避けられない温室効果ガスの排出について、別の場所や取り組みで埋め合わせるという考え方です。
例を挙げると、太陽光発電に代表される再生可能エネルギー発電システムの導入や、森林管理への投資がカーボン・オフセットに該当します。
また、カーボン・オフセットの取り組みとしては、国内における温室効果ガスの排出削減活動や吸収量を認証する「J-クレジット制度」があります。
(出典:J-クレジット制度「J-クレジット制度について」/https://japancredit.go.jp/about/outline/)
5-5.カーボンネガティブ
カーボンネガティブとは、経済活動による温室効果ガスの排出量が、森林などによる吸収量を下回っている状態のことです。
温室効果ガス排出量の実質ゼロを目標とするカーボンニュートラルと比べて、一層の排出量削減を目指すカーボンネガティブは一歩進んだ取り組みと言えます。
カーボンネガティブの同義語には、温室効果ガスの排出量よりも吸収量が上回っている状態を指す「カーボンポジティブ」があります。
まとめ
脱炭素は「二酸化炭素の排出量をゼロにする」ことです。一方、カーボンニュートラルは「温室効果ガスの排出量から吸収量を差し引き、全体として排出量をゼロにする」ことを指します。
脱炭素・カーボンニュートラルの実現は国際的な目標となっており、日本においても実現に向けたさまざまな取り組みが行われています。
地球の環境保全や持続可能な社会の構築には、脱炭素・カーボンニュートラルの取り組みが重要です。環境問題に関心がある方は、脱炭素・カーボンニュートラルの取り組みにもぜひ意識を向けてみてください。
がんにはさまざまな種類があり、中には男性特有のがん、女性特有のがんがあります。男性特有のがんとして知られているものが「前立腺がん」です。
前立腺がんは、男性であれば誰でも罹患するリスクがあり、注意しておくべきがんと言えます。しかし、前立腺とはそもそも何か、前立腺がんの原因や具体的な症状は何かを知らない方も多いでしょう。
今回は、前立腺がんの概要と原因・症状を解説し、前立腺がんの検査方法や治療方法も紹介します。
目次
1.前立腺がんとは?

前立腺がんとは、男性のみにある臓器の「前立腺」にできるがんです。前立腺の細胞が正常に増殖する機能を失い、異常な細胞が無秩序に自己増殖することによって発生します。
そもそも前立腺は男性の膀胱の下にあり、尿道を取り囲んでいる臓器です。前立腺は尿道に近い内腺と、外側に位置する外腺に分けられ、前立腺がんの多くは外腺のほうに発生します。
前立腺がんは、男性特有の臓器である前立腺に発生するため、罹患者も男性のみとなっています。2019年における前立腺がんの罹患数などを表にまとめると、下記の通りです。
【前立腺がんの罹患数・死亡数・5年相対生存率】
罹患数(2019年) | 94,748例 |
|---|---|
死亡数(2020年) | 12,759人 |
5年相対生存率 | 99.1% |
(出典:がん情報サービス「前立腺:[国立がん研究センター がん統計]」/https://ganjoho.jp/reg_stat/statistics/stat/cancer/20_prostate.html)
罹患数の94,748例は、男性の部位別がん罹患数でもっとも多い数値となっています。一方で死亡数の12,759人は、部位別がん死亡数の中では死亡数が少ないほうです。
5年相対生存率は、がんと診断された方で5年後に生存している方の割合が、日本人全体で5年後に生存している方の割合に比べてどの程度かを示しています。5年相対生存率の99.1%は高い数値であり、前立腺がんは治療によって生命を救える可能性が高いがんです。
男性が注意すべき前立腺の病気には「前立腺肥大症」もあります。前立腺がんは多くが前立腺の外腺にできるのに対し、前立腺肥大症は内腺のほうにできる点が違いです。
また、前立腺がんは骨や他臓器への転移があり、一方で前立腺肥大症には転移がありません。
2.前立腺がんの原因

前立腺がんの原因は、「遺伝」「加齢」「欧米型の食生活」「ホルモン」などが挙げられます。
しかし、前立腺がんの決定的な原因は明らかになっていません。「遺伝」「加齢」「欧米型の食生活」「ホルモン」などの要素は、前立腺がんの発生に関与しているという程度の因果関係しか分かっていない状況です。
ただし、前立腺がんは遺伝リスクが高いと言われているため注意が必要です。特に、若年で前立腺がんに罹患した方が血縁者にいる場合は、前立腺がんの発生率はさらに高まるとされています。
また「加齢」についてはラテントがん(死後の解剖で発見される、死因と関係しないがん)として、80歳以上の方の約半数で前立腺がんが見つかると言われています。
3.前立腺がんの症状

前立腺がんの主な症状としては、下記のものが挙げられます。
|
前立腺は尿道を取り囲んでいるため、前立腺がんの症状は尿関連の内容が多くなっています。
前立腺がんは多くの場合で自覚症状がなく、がんの進行は比較的ゆっくりと進む点が特徴です。紹介した症状も、罹患の初期段階ではほとんど現れることがなく、症状が見られるようになった場合にはがんが進行しているおそれが高いと言えるでしょう。
また、がんが進行して臀部や骨盤・椎骨といった他部位にまで転移すると、骨痛や腰痛が症状として現れるようになります。
前立腺がんの代表的な症状である「尿の出にくさ」「尿を出す回数の多さ」「残尿感」などは、前立腺肥大症でも見られる症状です。自分の症状が前立腺がんか前立腺肥大症かを見分けるには、しっかりと検査することが大切です。
4.前立腺がんの検査方法
前立腺がんの検査は、医療機関である病院・クリニックや、自治体のがん検診・人間ドックなどで受けられます。
前立腺がん検査の一般的な流れは下記の通りです。
(1) | 「スクリーニング検査」を受ける |
|---|---|
(2) | スクリーニング検査でがんが疑われる場合、「確定診断」を受ける |
(3) | 確定診断でがんが確定した場合、「病期診断」を受ける |
前立腺がん検査で行われる3つの検査について、それぞれの具体的な検査内容を解説します。
4-1.スクリーニング検査
スクリーニング検査は、前立腺がんに罹患している可能性がある人を見つけるための検査です。
一次スクリーニングの「PSA検査」と、二次スクリーニングの「直腸内触診」「画像検査」があります。
●PSA検査 PSA検査は血液検査の一種で、採取した血液中のPSA(前立腺特異抗原)の値を調べます。PSAは前立腺が産生する特異的なタンパク質であり、PSA値が高いと前立腺がんの疑いがあります。 ●直腸内触診 直腸内触診は、検査者が肛門に指を入れ、直腸の壁越しに前立腺の触診をする検査です。前立腺の大きさ・硬さや表面のなめらかさ、触れたときに痛みがあるかなどを調べます。 ●画像検査 超音波検査・MRI検査などで前立腺を撮影し、前立腺に影がないか、大きさや形に問題がないかを調べます。 |
4-2.確定診断
確定診断は、スクリーニング検査で前立腺がんが疑われる場合に受ける診断です。具体的には前立腺生検検査(針生検)を行い、前立腺の組織を詳しく調べます。
●前立腺生検検査(針生検) 前立腺生検検査は、直腸に超音波プローブを挿入して前立腺を画像で確認しながら、穿刺針で前立腺の組織を採取する検査です。採取した組織を顕微鏡で観察して、がん細胞の有無や悪性度を調べることで前立腺がんの確定診断を行います。 |
4-3.病期診断
病期診断は、確定診断で前立腺がんが確定した場合に、がんの進行度を調べる目的で実施される検査です。前立腺がんの広がりや、他部位への転移の有無を確認する必要があり、画像検査・骨シンチグラフィーなどの検査を組み合わせて行います。
●画像検査 CT検査やMRI検査により、前立腺と周辺のリンパ節・臓器などが画像化します。がんが前立腺内のみか、周囲への浸潤が認められるか、また他臓器やリンパ節に転移しているかなどを確認可能です。 ●骨シンチグラフィー 放射性物質を体内に注射し、骨にがんの転移があるかどうかを調べる検査です。放射性物質はがんの転移がある骨に集まる性質があり、注射後に画像検査を行うことで骨へのがんの転移を調べられます。 なお、使用する放射性物質はごく微量であり、注射から数日以内に尿や便から排せつされます。 |
5.前立腺がんの治療方法

前立腺がんの治療方法は、がんの進行の程度、いわゆる病期(ステージ)ごとに異なります。
前立腺がんの病期分類には、いくつか種類があります。ここからは、病期を4段階に分ける「ABCD分類」で治療方法を紹介します。
- 病期A
病期Aは、症状がほとんど見られない状態です。主に下記の治療方法を選択、もしくは組み合わせた治療が行われます。
監視療法 | がんの経過観察と検査を行う |
|---|---|
手術療法 | 前立腺を摘出する |
ホルモン療法 | 薬剤により男性ホルモンの分泌・働きを抑える |
放射線療法 | 放射線の照射でがん細胞を破壊する |
- 病期B
病期Bは、がんが前立腺内にのみ存在している状態です。
ステージAで紹介した「手術療法」「ホルモン療法」「放射線療法」のいずれか、もしくは組み合わせた治療が選択されます。
- 病期C
病期Cは、がんが前立腺を超えて外部に浸潤しているものの、転移はしていない状態です。
手術療法では治療効果が乏しくなり、主に「ホルモン療法」「放射線療法」のいずれか、もしくは2つを組み合わせた治療が行われます。
- 病期D
病期Dは、がんが前立腺だけではなく、他臓器・リンパ節・骨などにも転移した状態です。
「ホルモン療法」を中心として、「放射線療法」や抗がん剤を使用する「化学療法」も組み合わせた治療が行われます。
まとめ
前立腺がんは前立腺にがん細胞ができる病気であり、男性特有のがんです。前立腺がんの決定的な原因は明らかになっていないものの、遺伝は罹患リスクにつながると言われています。
前立腺がんの早期発見・治療をするには、検査を受けることが重要です。
また、検査によって前立腺がんと診断された場合に備えて、治療費をカバーできる保険への加入も検討しましょう。
2024年の介護保険制度改定は施行時期が決定し、具体的な改定の内容や方向性についても厚生労働省より公表がされています。
介護保険制度改定は、介護保険の利用者にとっても無関係ではありません。介護保険を利用している方や、介護をしている家族の方は、2024年の改定によって介護保険制度がどのように変わるかを知っておきましょう。
今回は、2024年に介護保険制度がどのように改定されるかや、施行日がいつ頃なのかを解説します。介護保険に興味がある方は、ぜひ参考にしてください。
目次
3. 2024年度介護保険制度改定|4つの視点ごとの改定ポイント
3-3. (3)良質なサービスの効率的な提供に向けた働きやすい職場づくり
1.2024年介護保険制度改定の背景

介護保険制度は、要介護認定や要支援認定を受けた方が介護サービスを受けられる制度です。介護保険制度の運営や介護サービスの提供には、国民が納めた介護保険料や税金が使われています。40歳以上の国民は、介護保険への加入が義務付けられています。
介護保険制度は2000年に施行されて以来、定期的に見直しが行われてきました。社会情勢や環境の変化に合わせた制度の見直しにより、利用者やご家族は適切なサービスを受けることができます。
2025年には人口数が多い団塊世代が後期高齢者となります。「2025年問題」に向けた2024年度の制度改定は、特に重要な法改正になるでしょう。
2.2024年度介護保険制度改定の改定率と施行日

厚生労働省は2023年12月20日、2024年度の介護報酬の改定率は引き上げの方向で決定しました。
改定の施行日はサービス種別によって異なるため、自分が利用するサービスではいつ頃に施行されるかを把握しましょう。
ここからは、2024年度介護保険制度改定の改定率と施行日を解説します。
2-1.改定率は「1.59%」引き上げ
介護報酬の改定率は「1.59%」引き上げとなりました。改定率の内訳は下記の通りです。
介護職員の処遇改善分 | +0.98% |
|---|---|
その他の改定率 | +0.61% |
「その他の改定率」は、賃上げ税制を活用しながら、介護職員以外の処遇改善を実現できる水準であるとされています。
介護報酬改定による1.59%の引き上げとは別に、改定率の外枠での引き上げもある見通しです。処遇改善加算一本化による賃上げ効果や、介護施設の基準費用額増額による増収効果で、改定率の外枠での引き上げは「+0.45%」相当になります。
介護報酬改定による1.59%と、改定率の外枠である0.45%を合計すると、「+2.04%」相当の改定となる見込みです。
2-2.施行日は介護サービス種別によって異なる
2024年度介護保険制度改定の施行日は、サービス種別によって下記の2パターンに分けられています。
2024年4月に施行 | 2024年6月に施行 |
|---|---|
|
|
ただし、介護職員の処遇改善分である「+0.98%」の改定については、2024年6月1日に施行されることになっています。
3.2024年度介護保険制度改定|4つの視点ごとの改定ポイント

2024年度の介護保険制度改定は、下記の4つを基本的な視点として改定内容が定められています。
|
4つの視点は、現代の日本社会が迎えている介護需要の増大や、介護人材不足の深刻化に対応するためのものです。
ここからは、4つの視点ごとにおける改定ポイントを詳しく解説します。
(出典:厚生労働省「令和6年度介護報酬改定に関する審議報告の概要」/https://www.mhlw.go.jp/content/12300000/001180879.pdf)
3-1.(1)地域包括ケアシステムの深化・推進
「地域包括ケアシステムの深化・推進」では、介護を必要とする方に質の高いケアマネジメントやサービスを切れ目なく提供できることを目指しています。加えて、地域の実情に合った柔軟性を持たせ、効率的な取り組みを推進する視点です。
主な改定内容としては、下記のものが挙げられます。
居宅介護支援における特定事業所加算の算定要件や、居宅介護支援事業者が介護予防支援を行う場合の要件などについて見直しがされます。
訪問介護における特定事業所加算の要件や、総合マネジメント体制強化加算の区分について見直しがされます。また、通所介護費等の所要時間の取り扱いについて、気象状況悪化などのやむを得ない事情が考慮されるようになります。
看護師や薬剤師によるケアへの加算や、医療機関による居宅介護支援の評価の見直しなどが行われます。
各種介護施設におけるターミナルケア加算や看取り体制強化の評価などについて、見直しが行われます。
高齢者施設等における感染症対応力の向上や、感染した高齢者の施設内療養についての評価が行われます。業務継続計画が策定されていない事業所への減算導入も特徴です。
虐待の発生や再発の防止ができる措置が求められるようになり、身体的拘束等の適正化も図られています。
認知症についての加算の見直しや、認知症の予防・リハビリテーションを評価する加算が設けられます。
一部の福祉用具について貸与と販売の選択制導入や、福祉用具貸与のモニタリング実施時期の明確化などが行われます。 |
(出典:厚生労働省「令和6年度介護報酬改定に関する審議報告」/https://www.mhlw.go.jp/content/12300000/001180845.pdf)
3-2.(2)自立支援・重度化防止に向けた対応
「自立支援・重度化防止に向けた対応」では、高齢者の自立支援や重症化防止を実現するために、多職種間の連携やデータの活用を推進しています。
主な改定内容は下記の通りです。
リハビリテーションマネジメント加算や個別機能訓練加算(II)における新たな区分の設置、医療と介護の連携を推進するための各種見直しを行う内容です。 また、サービス利用者に対する口腔・栄養の管理強化や介入の充実、介護と医療関係者の連携推進といった取り組みも行われます。
通所型サービスにおける入浴介助加算の見直しや、個室ユニット型施設の管理者に対するユニットケア施設管理者研修受講の努力義務化が行われます。 介護老人保健施設における在宅復帰・在宅療養支援等評価指標と要件の見直しや、かかりつけ医連携薬剤調整加算の見直しがされる点も特徴です。
厚生労働省が推進しているLIFE(科学的介護情報システム)の活用について、入力項目の見直しや加算の見直しが行われます。 特にLIFEによるアウトカム評価の充実は大きな変更点です。 排せつ支援加算や褥瘡マネジメント加算等について評価の項目が増えて、介護の質向上を図る内容となっています。 |
(出典:厚生労働省「令和6年度介護報酬改定に関する審議報告」/https://www.mhlw.go.jp/content/12300000/001180845.pdf)
3-3.(3)良質なサービスの効率的な提供に向けた働きやすい職場づくり
「良質なサービスの効率的な提供に向けた働きやすい職場づくり」では、処遇改善や働きやすい職場環境づくりなど、介護人材の不足に対処する内容が盛り込まれています。
また、人員配置・勤務体制などについて、基準の見直しや明確化が行われることも特徴です。
主な改定内容は下記の通りとなっています。
介護職員処遇改善加算・介護職員等特定処遇改善加算・介護職員等ベースアップ等支援加算が、4段階の介護職員等処遇改善加算に一本化されます。介護職員の処遇改善につながる措置を、なるべく多くの事業所が活用できるようにするための改定です。 なお、改定には1年間の経過措置期間が設けられます。
テレワークの取り扱いについての明確化や、介護ロボット・ICTといったテクノロジーの活用を推進する内容です。介護の全サービスにおいて、治療と仕事の両立ができる環境整備を進めるために、人員配置基準や報酬算定についての見直しも行われます。 また、外国人介護職員における人員配置基準上の取り扱いも見直しが行われ、要件を満たすことで就労開始直後から人員配置基準に算入できるようになります。
介護サービスの管理者の責務を明確化した上で、管理者が責務を果たせる場合であれば、兼務できる事業所の範囲が同一敷地内でなくても差し支えなくなります。 また、訪問看護等における24時間対応の体制について、見直しや評価区分の新設が行われます。 他にも、退院時共同指導の指導内容が文書以外で提供可能になるなど、柔軟なサービス提供につながる内容です。 |
(出典:厚生労働省「令和6年度介護報酬改定に関する審議報告」/https://www.mhlw.go.jp/content/12300000/001180845.pdf)
3-4.(4)制度の安定性・持続可能性の確保
「制度の安定性・持続可能性の確保」では、介護保険制度の安定性と持続可能性を確保し、全世代が安心して利用できる制度の構築を目指しています。
主な改定内容は下記の通りです。
訪問看護における同一建物減算について、利用者の一定割合以上が同一建物等居住者である場合に対応した新たな区分を設け、さらに見直しも行います。 また、短期入所生活介護の長期利用が増加している状況を踏まえ、施設入所と同等の利用形態となる場合には、施設入所の報酬単位との均衡が図られるようになります。
運動器機能向上加算が廃止され、基本報酬への包括化が行われます。他にも、認知症情報提供加算・地域連携診療計画情報提供加算・長期療養生活移行加算が廃止されます。 報酬の見直しでは、定期巡回・随時対応型訪問介護看護の基本報酬と、経過的小規模介護老人福祉施設等の範囲について見直しが行われます。 |
(出典:厚生労働省「令和6年度介護報酬改定に関する審議報告」/https://www.mhlw.go.jp/content/12300000/001180845.pdf)
4.2024年介護保険制度改定で見送られた2つの事項

介護保険制度改定に向けて政府が提言していた事項のうち、すでに2つの事項について見送りが決定しています。2024年度の改定で見送りになった事項は、2027年度の改定で結論が出される予定です。
ここでは、2024年度の介護保険制度改定で見送られた2つの事項について、概要と見送りの理由を解説します。
4-1.要介護1~2における総合事業への移行
要介護1~2における総合事業への移行は、要介護1・2の訪問介護や通所介護などの介護サービスを総合事業にして、地域や民間企業と連携する構想です。
総合事業への移行には、サービスの質の低下や事業所の撤退などの懸念もあることや、世論の反対が大きかったこともあり、2024年度は見送りが決定しました。
4-2.ケアプランの有料化
2024年度の介護保険制度改定では、ケアプランの有料化も見送られました。
現在、在宅サービスにおけるケアプランの作成は10割保険負担のため利用者負担はありません。一方で、施設サービスではケアマネジメント費用を利用者が負担していることから、政府は公平性を保つために有料化を提言していました。
しかし、「利用者やご家族からの要求がエスカレートしかねない」「利用料管理などの業務負担が増える」などの反対意見が多く、2027年度の改定に持ち越されました。
まとめ
2024年度の介護保険制度改定では、介護報酬の改定率は1.59%引き上げとなりました。
介護報酬の改定以外にも、介護保険制度改定には多くの改定ポイントがあります。介護サービスの利便性向上や、増加する介護ニーズに対応するための改定内容が多いものの、サービス利用に影響する内容もあるため確認しておきましょう。
「要介護1~2における総合事業への移行」「ケアプランの有料化」は、2024年度の介護保険制度改定では見送りとなりました。しかし、次期の改定時には再び議論される可能性が高く、介護サービスの利用者は注視が必要と言えます。
妊娠は人生の大きな転機です。しかし、その期間中は、母体と赤ちゃんの健康を守るため、さまざまな注意点があります。時期によって異なる心や身体の変化に合わせた、日常生活での適切な過ごし方が知りたい方も多いでしょう。
当記事では、妊娠中に起こる身体の変化から運動や食事、睡眠など日々の生活における具体的な注意点まで、妊娠期間を安心して過ごすための情報を詳しく解説します。
目次
1.妊娠超初期に起こりやすい12の症状

妊娠0週~3週間頃の妊娠超初期は、妊娠検査薬でも正確な反応が出にくい時期です。しかし、身体の微妙な変化で妊娠の兆候に気づく方も少なくありません。
特に、妊娠を希望する方や可能性がある方は、次のような症状に注意してください。
|
上記の症状が見られた場合、妊娠のサインかもしれません。まずは、妊娠検査薬を使用するか、直接産婦人科を受診することをおすすめします。
妊娠していることがはっきりと分かった場合、その日から日常生活における注意点が増えます。食事・運動、睡眠、仕事など、さまざまな面でのケアが必要です。
次に、妊娠初期から後期にかけての時期別の過ごし方と、気をつけるべきポイントを解説します。
2.【時期別】妊娠中の過ごし方・気をつけること

妊娠中の過ごし方や注意すべき点は、妊娠期間によっても異なります。妊娠期間を通じて身体の変化に合わせた適切な生活を心がけることが、母子ともに健康を保つためには不可欠です。
自分の身体を大切にしながら、健康で楽しい妊娠生活を送るためのポイントを時期別に見ていきましょう。
2-1.妊娠初期(妊娠0~15週)
妊娠初期はお腹の大きさが目立たないものの、下腹部の張りや痛みが起こるケースがあります。
症状が続く場合、特に出血がある場合は、すぐに医師の診察を受けてください。つわりが辛くない場合は仕事を続けても問題ありませんが、立ち仕事の場合は頻繁に休憩を取ることが理想的です。
また、職場には早めに妊娠の報告をし、必要に応じて「母性健康管理指導事項連絡カード」も活用しましょう。
2-2.妊娠中期(妊娠16~27週)
妊娠中期は、胎盤が完成して胎動を感じ始め、お腹が目立ち出す時期です。つわりも落ち着き、生活が安定しやすくなります。
妊娠中期は体重管理が重要です。つわりから開放されると食欲が増す方も多くいます。しかし、妊娠高血圧症候群や妊娠糖尿病のリスクを考え、バランスのよい食事と適度な運動を心がけましょう。
ただし、お腹の張りや痛みには注意し、無理せず休息を取ることが大切です。
2-3.妊娠後期(妊娠28~40週)
妊娠後期はお腹が大きくなり、むくみやすくなる時期です。妊娠中期に引き続き、適度な運動とバランスのよい食事で体重管理を行いましょう。
お腹が張ったり痛みがある場合、特に出血や胎動の変化があれば、速やかに医師の診察を受けてください。
また、母乳育児を希望する方はおっぱいマッサージを始めてもよい時期ですが、過度な刺激は避け、お腹に違和感を感じたら中止しましょう。
3.【項目別】妊娠中の過ごし方・気をつけること

妊娠中は、身体の変化に合わせて日常生活においてさまざまな点に注意が必要です。時期に関わらず、運動・食事・睡眠・仕事・旅行・服薬など、妊娠中に気をつけるべきことは多岐にわたります。
ここからは、妊娠中の過ごし方や注意すべき点を項目別に紹介します。
3-1.運動
妊娠中、激しい運動はNGです。重いものを持つことも避けましょう。しかし、ウォーキングやストレッチ、マタニティエクササイズなどの軽い運動はストレス解消に効果的で、むくみの解消や腰痛の軽減に役立ちます。
ただし、気分の優れない中の運動はかえってストレスにもなるため、調子がよいときに無理せず行うのがベストです。体調が悪いときや運動中にお腹が張った場合は、すぐに運動を中止しましょう。
3-2.食事
妊娠中は、便秘や痔になりやすいため食物繊維、貧血になりやすいため鉄分が特に重要です。また、抵抗力が弱まるため、感染症や食中毒には細心の注意を払わなければなりません。
以下は、妊娠中に摂りたい食べ物と控えたい食べ物の例です。
【摂りたい食べ物の例】
|
【控えたい食べ物の例】
|
妊娠中の過度なダイエットは避け、バランスのよい食事を心がけましょう。身体に必要な栄養素が十分に摂れない場合は、サプリメントの利用も考えてください。
3-3.睡眠
妊娠中は、十分な睡眠が重要です。しかし、お腹が大きくなるにつれ寝返りが難しくなり、まとまった睡眠を取りにくくなるケースも少なくありません。可能な限り夜は早めに休み、たっぷり眠れるように心がけましょう。
睡眠が確保できない場合でも、なるべく横になって休息をとるように心がけることが大切です。
3-4.仕事
妊娠中の仕事は、身体にかかる負担に応じて対応を考えることが大切です。立ち仕事の場合は早い段階で職場に状況を伝えて休暇を取るか、業務内容を変更してもらうとよいでしょう。
一方、座り仕事など身体に負担の少ない業種であれば、体調を見ながら続けても問題ありません。ただし無理をせず、必要な場合は職場や家族にサポートを求め、赤ちゃんと自分の身体を守りましょう。
3-5.旅行
妊娠中期は比較的安定しているため、日帰りや1泊2日程度の短期間の旅行なら問題ありません。ただし、無理は禁物で、体調と相談しながらの計画が大切です。旅行前には医師に相談し、ゆとりのあるスケジュールを立ててください。
また、全期間を通じて運転には注意が必要ですが、眠気や注意散漫になりやすい妊娠初期は特に、車や自転車の運転を控えましょう。
3-6.服薬
妊娠中は、市販薬の服用は避けなければなりません。薬は胎児に影響を与える可能性があります。不調を感じて薬を服用したい場合や検査・治療を受ける際は、必ず主治医に相談してください。
また、妊娠中は免疫力が下がりやすいため、風邪や感染症にかかりやすくなります。服薬を避けるためにも、日頃から手洗いやうがいなどの基本的な対策を徹底しましょう。
3-7.性行為
以下の時期・状況以外で、体調に配慮しながらであれば性行為を行っても問題ありません。
|
感染症予防のため、コンドームの使用や手指の清潔を保つことも重要です。
3-8.嗜好品
妊娠中、タバコとアルコールはNGです。タバコに含まれるニコチンや一酸化炭素は、胎児の成長を妨げ、流産や早産のリスクを高めます。受動喫煙も赤ちゃんに悪影響を与えるため、喫煙環境は避けましょう。
アルコールは、胎児性アルコール症候群のリスクを高めることが知られています。胎児への影響を避けるためにも、妊娠が分かったら即座の禁酒が望ましいです。
ただし、みりんや料理酒などに含まれるアルコールは加熱によって飛ばされるため、非加熱でない限り問題ありません。
3-9.保険
妊娠中は、家族構成の変化に備えて保険の見直しを検討するよい機会です。生まれてくる子どものために、適切な保障設計を行いましょう。
また、既に加入している健康保険や医療保険、特約付き保険がある場合は、契約内容を確認してください。自然分娩は民間医療保険の対象外ですが、帝王切開や切迫早産などの場合、保険の適用が受けられる可能性があります。
まとめ
妊娠中、母子ともに身体と心の両面で健康を維持するためには、さまざまな注意が必要です。ただし、リラックスして穏やかな気持ちで妊娠生活を送ることが、母子の健康にとって最もよいとも言われます。
自分の幸せを感じる時間を大切にし、ストレスを溜めないよう適度に発散しながら、赤ちゃんに会える日を楽しみにしましょう。生活クラブでは妊娠中にも加入できる共済があります。詳しくはこちらまで
女性特有の病気の早期発見を目的とした検査の1つに、乳がん検査があります。近年、注目を集めている乳がん検査の方法が「無痛MRI乳がん検診」です。
無痛MRI乳がん検診は身体にかかる負担が少なく、検査を受ける際の心理的負担も抑えられます。従来型の乳がん検査に苦手意識があり、「無痛MRI乳がん検診を受けてみたい」と考える女性は多いのではないでしょうか。
今回は、無痛MRI乳がん検診とは何かから、主な特徴と検査の流れ・費用までを解説します。
目次
1.「無痛MRI乳がん検診」とは?

無痛MRI乳がん検診とは、強力な磁石と電磁波で体内を画像化できるMRIで行う、新しい乳がん検査です。DWIBS法(ドゥイブス法)と呼ばれる検査方法を使用していることにより、「ドゥイブス・サーチ」と呼ばれることもあります。
DWIBS法は、日本人医師の高原太郎氏が2004年に発表した検査方法であり、MRI内で寝ているだけで全身のがんの有無などを診断できる検査法です。無痛MRI乳がん検診はDWIBS法を利用しているため、造影剤を使用せずに乳がん検査が行えます。
無痛MRI乳がん検診は、乳腺濃度の影響をほとんど受けない点も特徴です。日本人女性に多いデンスブレスト(高濃度乳房) の方でも問題なく受けられます。
従来、日本における乳がん検査と言えばマンモグラフィが主流であり、その他に乳腺超音波検査も一般的に行われていました。
しかし、近年ではMRIを用いた乳がん検査の有用性が検証されたことによって、全国の病院でMRIを用いた乳がん検査が徐々に導入されてきています。
MRIを用いた乳がん検診は、従来の乳がん検査と違って痛みを伴わないため「無痛MRI乳がん検診」と呼ばれ、最新の乳がん検査として近年非常に注目されています。
2.無痛MRI乳がん検診の5つの特徴

最新の乳がん検査である無痛MRI乳がん検診には、従来の乳がん検査にはないさまざまな特徴があります。無痛MRI乳がん検診が気になる方は、特徴を理解した上で受けるかどうかを検討しましょう。
以下では、無痛MRI乳がん検診ならではの特徴を5つ挙げて、それぞれがどのようなメリットにつながるかも紹介します。
2-1.痛みがない
無痛MRI乳がん検診は、胸の部分が乳房型にくり抜かれた専用のMRIベッドで、うつ伏せの姿勢になって検査を行います。乳房を押しつぶす姿勢にならないため、圧迫による痛みがないことが特徴です。
従来の検査方法であるマンモグラフィでは、乳房を引っ張って伸ばし、板に挟む形式で検査を行います。検査中に感じる痛みには個人差があるものの、中には強い痛みを感じる方も少なくありません。
無痛MRI乳がん検診は検査中の痛みがなく、マンモグラフィで強い痛みを感じた経験がある方も受けやすい検査です。
また、無痛MRI乳がん検診は造影剤を注射する必要がないため、注射による痛みもありません。
2-2.放射線被ばくがない
無痛MRI乳がん検診で使用するMRIは、強力な磁石と電磁波によって体内を検査する医療機器です。検査に放射線を使わないため、放射線被ばくを気にせず受けられます。
対して、マンモグラフィではエックス線装置を使用します。検査に放射線の一種であるエックス線を使用するため、微量ではあるものの放射線被ばくをするリスクがありました。
放射線被ばくがない無痛MRI乳がん検診は、繰り返し受ける必要がある乳がん検査に適した方法です。半年や1年のように短いサイクルでも検査を受けられるため、乳がんの早期発見に役立てられます。
2-3.プライバシーが守られる
無痛MRI乳がん検診は、Tシャツや検査着を着たまま検査を受けられます。服を脱ぐ必要がなく、プライバシーが守られる検査です。
従来のマンモグラフィや乳腺超音波検査では、画像をはっきりと表示させるために乳房をあらわにする必要がありました。機器を操作する技師に胸を見られることに対し、抵抗やストレスを感じる方も多かったでしょう。
無痛MRI乳がん検診は服を着たまま専用のMRIベッドに自分で寝そべるため、胸を他人に見られるおそれがありません。プライバシーが守られた環境で、安心して検査を受けられます。
2-4.精度が高い
無痛MRI乳がん検診は、マンモグラフィと比べてがんを見つけやすく、がん発見の精度が高いことも特徴です。
マンモグラフィの検査ではがんがある部位が白く写るものの、乳腺も白く写ります。50歳くらいまでの女性の乳房には乳腺が豊富に存在しているため、マンモグラフィで検査をしても乳腺にさえぎられて、がんが発見しづらくなる可能性もあります。
対して、無痛MRI乳がん検診は乳腺の影響を受けにくく、がんが黒く写ります。マンモグラフィでは発見できなかったがんも、無痛MRI乳がん検診では発見しやすくなり、がんの早期発見・早期治療につなげることが可能です。
2-5.豊胸術・乳房手術後でも検査できる
無痛MRI乳がん検診は、豊胸術・乳房手術後でも検査できます。
豊胸術・乳房手術では、一般的に乳房にインプラントを入れて形を整えています。インプラントは強い力を加えると破裂するおそれがあるため、豊胸術・乳房手術後は乳房を圧迫するマンモグラフィでの検査は基本的に行えません。
また、乳腺超音波検査は乳房を圧迫しない方法であるものの、インプラントで遮られた部分は画像化がしにくくなります。精度の高い検査ができないため、受診を断られるケースもあるでしょう。
無痛MRI乳がん検診は乳房を圧迫せず、インプラントによる影響も出にくい検査方法です。豊胸術や乳房手術をした方も、無痛MRI乳がん検診であれば問題なく乳がん検査を受けられます。
3.無痛MRI乳がん検診を受ける流れ
無痛MRI乳がん検診を受けるには、まずは無痛MRI乳がん検診を行える病院で検査を予約する必要があります。
また、乳腺は女性ホルモンの影響を受けるため、月経開始から5~14日程度の日にちで予約することがおすすめです。
無痛MRI乳がん検診の予約当日には、下記の流れで検査を受けます。
STEP1 | 予約時間の15~20分前に来院し、受付票・問診票を記入する |
|---|---|
STEP2 | 更衣室で検査着に着替え、MRI検査室に移動する |
STEP3 | 検査説明を受けたのち、MRI検査を受ける |
STEP4 | 検査が終了したら、再度着替えを済ませてお会計をする |
病院によっては、問診票が事前送付されるケースもあります。事前送付の場合は、問診票に必要事項を記入のうえ、当日に忘れず持参しましょう。
STPP3で行われる無痛MRI乳がん検診の検査時間は約15~20分です。検査中に気分が悪くなったなどのトラブルが発生したときには、備え付けのボタンを押すと検査をストップしてもらえます。
なお、無痛MRI乳がん検診の検査結果は、約2~3週間後に指定の住所宛に郵送されます。
4.無痛MRI乳がん検診の費用

無痛MRI乳がん検診は健康保険が適用されないため、自由診療で受けるしかありません。検査費用は1回あたり20,000~30,000円と高額になる傾向があります。
対して、マンモグラフィの一般的な費用は健康保険適用後で5,000円程度です。無痛MRI乳がん検診とマンモグラフィのメリットや費用を比較し、自分に合ったほうを選ぶと良いでしょう。
乳がん検査の結果、万が一乳がんが見つかった場合には入院・治療費用もかかります。乳がん検査を受ける前には、保険の加入状況を確認しておくこともおすすめです。
まとめ
無痛MRI乳がん検診は、MRIを使用する最新の乳がん検査です。検査に伴う痛みや放射線被ばくがなく、検査の精度が高いなど、従来の検査方法にはないさまざまな特徴・メリットがあります。
乳がん検査を受ける際は、がんに関わる保険の見直しもしましょう。
生活クラブ共済連では、さまざまな共済・保険を紹介しております。乳がん発見時の入院・治療に備えられる保険を検討したい方は こちらを御覧ください。
寝ている時や寒い季節に、手足や末端の冷えを強く感じる方は多いのではないでしょうか。冷え性は体が冷えるだけではなく、万病のもととも言われる注意すべき状態です。
冷え性はさまざまなタイプがあり、人によって症状の出方や原因が異なります。冷え性を改善するには自分の冷え性のタイプや原因を知り、適切な改善策を実践しましょう。
今回は、冷え性の症状や原因を具体的に解説した上で、冷え性を改善するための方法も紹介します。
目次
1.そもそも「冷え性」とは?

冷え性とは、検査などで特別な異常が現れていないにもかかわらず、体が冷える症状が認められる状態のことです。
現代医学の主流をなしている西洋医学では、冷え性は病気ではなく体質として扱われています。特に女性に現れやすい体質であり、多くの女性が冷え性の症状に悩んでいます。
冷え性によって冷えを感じる部分は人によってさまざまです。特に冷えを感じやすい部分をいくつか紹介します。
|
冷え性は病気ではないものの、ひどい冷え性を放置していると病気・肩こり・生理不順やその他の症状を引き起こす可能性もあります。
1-1.冷え性の主な2つのタイプ
冷え性には主に、下記の2つのタイプがあります。
- 熱源不足タイプ
体が生み出す熱の量そのものが少ないタイプです。全身を十分に温めることができないため、全身に冷えを感じやすくなります。冷えによってお腹を下しやすい方や、そもそも体温が低い方に多いタイプです。
虚弱体質であったり、老化や病気などによって体調が悪化していたりする人は、熱源不足タイプの冷え性になりやすいと言えます。
また、無理なダイエットも熱源不足タイプの冷え性になる原因です。体が栄養不足になると、代謝によって熱を生み出しにくくなり、全身の体温低下につながります。
- 循環不足タイプ
体内で血流が十分に循環されず、末端の部位などに熱が行き届かないタイプです。体が生み出す熱の量は十分であるものの、循環がうまくできていないため冷えを感じます。手足や下半身など、局所の冷えを感じる方に多いタイプです。
運動をあまりしていなかったり、ストレスや生活習慣の乱れがあったりする人は、循環不足タイプの冷え性になりやすい傾向があります。
2.冷え性を招く原因

冷え性を招く原因は1つではなく複数存在し、いくつかの原因が絡み合って慢性的な冷え性を招いているケースもあります。
代表的な冷え性の原因は、下記の4つです。
|
運動不足やストレス、生活習慣の乱れなどはいずれも現代人の多くに当てはまる傾向です。
ここからは、4つの原因について、「なぜ冷え性につながるのか」を焦点に解説します。
2-1.運動不足
人体を動かす筋肉は多くの熱を生み出し、血液を送り出す機能もある器官です。運動不足になると筋肉量が減少し、基礎代謝や血流の低下を招くことで冷え性につながります。
特に女性は、男性ほど筋肉量が多くありません。筋肉によって生み出せる熱量がもともと少ない上に、運動不足による筋肉量減少が重なると、体の冷えを感じやすくなります。
中でもふくらはぎの筋肉は、全身を巡る血液を心臓に戻す役割を果たしています。日常的に歩く機会が少ない方はふくらはぎの筋力が低下し、末端や下半身の冷え性になりやすいでしょう。
2-2.ストレス
ストレスが多い環境に置かれた人体は、自律神経が交感神経優位となって体を緊張させます。緊張が続くと血流が低下し、さらに自律神経の乱れも起こすことが、ストレスが冷え性につながる理由です。
現代人にとってストレスは仕事関係が多いものの、環境要因や人間関係がストレスになるケースも少なくありません。たとえば室内・室外の大きな気温差も人体にとってはストレスであり、冷え性の原因となる可能性があります。
2-3.生活習慣の乱れ
「栄養バランスが崩れた食事をとっている」「食事を抜かすことが多い」といった食生活の乱れや喫煙の習慣は血流の低下につながり、冷え性の原因となります。
食事には自律神経を副交感神経優位にして、体をリラックスさせる働きもあります。食生活の乱れは自律神経の乱れに影響する要因です。
また、喫煙は基礎代謝の低下を招くため、体温が上がりにくくなって全身の冷えを感じやすくなります。
2-4.自律神経の乱れ
急激な温度差がある環境で過ごしたり、睡眠不足や偏った食事などの不規則な生活が続いたりすると、自律神経の乱れから冷え性が起こります。自律神経が乱れると体温調節機能が低下し、全身を効率的に温められないためです。
特に近年は、夏場はエアコン、冬場は暖房をきかせた室内で過ごすことが多く、人体にもともと備わっている体温調節機能を働かせる機会が減っています。
ストレスや生活習慣の乱れも自律神経の乱れに繋がるため、冷え性改善を考えている方は自律神経のバランスを整えることが重要です。
3.冷え性の改善策5選

冷え性は病気ではなく体質であるため、生活習慣を変えるだけでも改善が期待できます。冷え性を改善するために、日常でできる下記のような改善策を実践してみましょう。
|
ここからは、それぞれの具体的な方法や冷え性改善につながる理由を解説します。
3-1.筋肉量を増やすための運動をする
運動をして筋肉量を増やすと、筋肉が生み出せる熱量が増えて冷え性を改善しやすくなります。
特にふくらはぎや太ももの筋肉を増やすと、心臓に血液を戻す機能が向上するため冷え性改善に効果的です。「スクワット」や「踏み台昇降」など、ふくらはぎ・太ももに負荷をかけられて、日常生活で簡単にできる運動をとり入れてみてください。
3-2.体を温める食事を積極的にとる
体温の低下は冷え性の原因であるため、体を温める食事を積極的にとりましょう。おすすめの食材をいくつか紹介します。
|
また、肉・魚・チーズや大豆製品などのタンパク質をとることも大切です。タンパク質は筋肉をつけるために必要なだけではなく、食事による熱の産生にも役立ちます。
3-3.負担がかからない服装にする
夏季・冬季の室内と室外の温度差が大きい環境下では、体のストレスを軽減できるように負担がかからない服装にしましょう。
例えば夏は、クーラーがきいている室内で体を冷やしすぎないように、薄手のカーディガンやショールを用意します。冬は温かい素材の靴下やひざ掛けを使うと、足元の冷えを防ぎやすくなります。
また、体を締め付けるストッキングやジーンズなどは血流を妨げる服装です。体全体を温められる、なるべくゆったりとした服装を着用しましょう。
3-4.良質な睡眠をとる
良質な睡眠をとるとストレスが解消でき、自律神経を副交感神経優位にすることで冷え性の改善につながります。
良質な睡眠をとるには、就寝前の準備が大切です。毎日なるべく決まった時間の就寝を心がけて、就寝前にはパソコンやスマホの画面を見ないようにしましょう。室内の照明を暗くしたり、好きな音楽などを流したりしてリラックスする方法もあります。
3-5.できる限り毎日湯船に浸かる
お風呂の湯船に浸かると体が温まり、血流も良くなることで冷え性改善が期待できます。できる限り毎日湯船に浸かり、体を温めてから就寝しましょう。
冷え性改善のためには、38~40℃くらいのぬるめのお湯にゆっくりと浸かることが大切です。ぬるめのお湯に浸かると体の内部までしっかりと温まり、血流を良くする効果が高められます。
まとめ
冷え性は体が冷えやすい体質のことであり、大きく分けて「熱源不足タイプ」「循環不足タイプ」の2つがあります。熱源不足タイプは全身の冷えを感じやすく、対して循環不足タイプは局所の冷えを感じやすいタイプです。
冷え性を招く代表的な原因には運動不足やストレス、生活習慣の乱れ、自律神経の乱れがあります。運動不足の方は運動量を増やす、生活のストレスが多い方は負担がかからない服装や良質な睡眠をとるなど、原因に合った改善策をぜひ実践してみてください。
2023年は季節外れのプール熱が流行しています。プール熱は子どもが感染しやすい病気であり、自分の子どもが感染しないか心配な保護者の方は多いのではないでしょうか。
プール熱は本来「咽頭結膜熱」と呼ばれる感染症で、原因となるウイルスや主な感染経路も分かっています。プール熱を詳しく知ることで、感染時の対処や予防を行えるでしょう。
今回は、季節外れのプール熱が流行している原因から、プール熱の症状や感染した場合の対処法、予防法までを解説します。
目次
1.【2023年】季節外れのプール熱が警報レベルで流行

2023年8月以降、日本では季節外れのプール熱が増えています。特に、11月は全国において警報レベルで流行していました。
国立感染症研究所の公表によると、2023年第47週(11月20日~26日)におけるプール熱(咽頭結膜熱)の報告数は1万1,139件です。対して、前年の同時期にあたる2022年第47週(11月21日~27日)におけるプール熱の報告数は300件でした。
(出典:国立感染症研究所「2023年第47週(第47号)」/https://www.niid.go.jp/niid/images/idsc/idwr/IDWR2023/idwr2023-47.pdf)
(出典:国立感染症研究所「2022年第47週(第47号)」/https://www.niid.go.jp/niid/images/idsc/idwr/IDWR2023/idwr2023-47.pdf)
2022年の同時期と比較して、2023年11月はプール熱の報告数が30倍以上も増えていることが分かります。
プール熱は、名前に「プール」という言葉が使われるように、従来は夏の時期に流行が見られる感染症でした。
しかし2023年は夏よりも、秋から冬にかけてプール熱の流行が加速していて、季節外れの流行が起きています。
1-1.「季節外れのプール熱多発」に考えられる原因
2023年に季節外れのプール熱が多発している背景には、3つの原因が考えられます。
●コロナ禍の外出自粛などによる基礎免疫力の低下 近年のコロナ禍に伴う外出自粛の要請により、身体を動かす時間が減って、子どもの基礎免疫力は低下していると推測される状況です。 2023年は基本的に外出自粛の要請が解除されており、子どもは身体を動かして遊ぶようになっています。 しかし、低下した基礎免疫力はすぐに高められるわけではありません。基礎免疫力が低下している状態で、外出する機会が増えていることが、季節外れのプール熱の流行につながっていると考えられます。 ●外出自粛によるプール熱にかかる頻度の減少 コロナ禍での外出自粛により、子どもがプール熱にかかる頻度は減少していました。 プール熱の原因であるウイルスの免疫を獲得できず、プール熱にかかりやすい状況になっていると考えられます。 ●家族間でのタオルやカトラリーの共用 コロナ禍による基礎免疫力の低下は、子どもだけではなく大人にも起きています。 大人がプール熱の原因のウイルスに感染した状態で、家族間でのタオルやカトラリーの共用をすると、子どもの感染が起こる可能性があるでしょう。 |
2.そもそもプール熱(咽頭結膜熱)とは?
プール熱とは、アデノウイルスに感染することで引き起こされる急性のウイルス感染症です。プール熱は俗称であり、正式名称は「咽頭結膜熱」と呼びます。
プール熱という俗称は、プールでの接触やタオルの共用によって感染するケースが多く見られたことに由来しています。原因となるアデノウイルスは、プールの塩素濃度ではなかなか死滅せず、アルコール消毒も効きにくい点が特徴です。
また、アデノウイルスには60以上の型があり、1つの型で免疫を獲得しても、別の型では免疫が働かずに感染する可能性があります。プール熱の流行は主に3型の感染が原因であるものの、2型・4型・7型・11型などもプール熱の症状を引き起こすことがある型です。
2-1.感染経路
プール熱の感染経路は、下記の2つがあります。
飛沫感染 | 感染者の唾液や咳・くしゃみの飛沫を鼻・口から吸い込んで感染する |
|---|---|
接触感染 | ウイルスが付着したドアノブ・タオル・カトラリーなどに触った指で、目や口を触ることで感染する |
アデノウイルスは塩素やアルコールでも死滅しにくいため、接触感染に特に注意しましょう。プールの水が塩素消毒不足である場合は、プールの水を介した接触感染により、ウイルスが結膜に直接侵入するケースもあります。
アデノウイルスは感染力が非常に高く、子どもがプール熱に感染した場合は学校保健安全法の定めにより、症状がなくなってから2日が経過するまで出席停止となります。
2-2.潜伏期間と主な症状
プール熱の潜伏期間は感染から5日~7日です。
潜伏期間後に現れる症状としては、下記のものが挙げられます。
発熱 | 38℃以上の発熱が3~7日程度続きます。 |
|---|---|
頭痛 | 発熱とともに頭痛の症状が現れます。 |
咽頭痛 | 咽頭の炎症による咽頭痛が起こります。 |
食欲不振 | 咽頭痛により食事・水分がとりにくくなり、食欲不振が見られます。 |
結膜充血・眼痛などの眼症状 | 眼の充血・痛みや、眼が開けられないほど目やにが出る、涙が出やすくなるなどが主な症状です。多くの場合は片目に症状が現れた後に、両目へと移行します。 |
全身の倦怠感や首の後ろにあるリンパ節の腫れなども、プール熱で現れやすい症状です。
大人がプール熱に罹患した場合は、症状が長引きやすい傾向があります。
新生児が感染した場合は全身性感染を起こすケースがあるなど、重症化しやすいため注意してください。
2-3.罹患しやすい年齢
プール熱に罹患しやすい年齢は、季節性の流行であれば学童年齢が主となっています。特に感染者数の約60%が5歳以下であり、子どもが罹患しやすい病気です。
しかし、季節外れのプール熱は子どもから大人に感染するケースも多数報告されています。
大人が罹患した場合は症状が長引きやすく、プール熱の感染を広げてしまうおそれがある点に注意してください。
プール熱の症状が強く出てはいなくてもアデノウイルスの感染力は高いため、子どもから感染した大人が、別の子どもに感染を広げる可能性もあります。
3.プール熱の治療法・対処法
プール熱には特効薬がなく、治療法は症状に応じた対症療法が中心となります。
プール熱を早く治すためには、医療による対症療法のほかに、身体を休めたり栄養補給をしたりといった対処法も実践しましょう。
下記に、プール熱にかかってしまったときの自宅でできる対処法を3つ紹介します。
睡眠をしっかりととれるように対策する |
|---|
プール熱の症状には高熱・頭痛・咽頭痛やリンパ節の腫れなどがあり、睡眠をとりにくくなって身体を休められないことがあります。首の後ろや脇の下を冷やしたり、部屋を加湿したりといった対策をして、睡眠をしっかりととれるようにしてください。 |
水分をこまめに摂取する |
|---|
プール熱の症状には咽頭痛があり、水分摂取がつらくなるものの、水分をとらないと脱水症状を起こす可能性があります。水・麦茶・経口補水液は刺激が少なく、プール熱のときにも比較的喉を通りやすい飲み物です。 |
消化がよいものや、喉に刺激を与えないものを食べさせる |
|---|
食事は、おかゆ・うどんなどの消化がよいものや、ゼリー・ヨーグルト・フルーツといった喉に刺激を与えないものを食べさせましょう。 ただし、食欲不振のときに無理に食べさせると、食事を吐いてかえって体力を消耗させるおそれがあります。本人が食べたがっているときに食べさせるようにしましょう。 |
4.プール熱の感染を防ぐためにできる予防法

子どもがプール熱でつらい思いをしないためには、プール熱そのものの感染をなるべく防ぐことが大切です。
最後に、プール熱の感染を防ぐためにできる3つの予防・対策法を紹介します。
●帰宅時の手洗い・うがいを徹底する 手洗い・うがいは、飛沫感染と接触感染によるプール熱の予防ができます。接触感染は家庭内でも起こるため、子どもだけではなく大人も帰宅時は手洗い・うがいを行いましょう。 ●タオルやカトラリーの共用をやめる タオルやカトラリーの共用は、家庭内でのプール熱の接触感染につながります。タオルやカトラリーは1人が使った後は必ず洗って、家族間での使い回しを避けてください。 ●感染者との接触をなるべく避ける プール熱の原因であるアデノウイルスは感染力が高いため、感染者との接触をなるべく避けましょう。飛沫感染と接触感染が起こりにくくなり、プール熱に感染する可能性を低減できます。 |
まとめ
2023年は季節外れのプール熱が流行しています。
季節外れのプール熱は子どもだけではなく、大人が罹患するケースも多く報告されています。紹介した3つの方法でプール熱の予防を実践し、もしも感染したときには睡眠の対策や水分補給をしっかりと行いましょう。
プール熱は、症状が長引いたり、重症化したりするケースもあります。万が一に備えるには、病気のときに利用できる保険・共済への加入がおすすめです。
近年はアルツハイマー病の研究が進んでおり、治療薬もいくつか登場するようになりました。中でも、特に注目を集めているものが新薬の「レカネマブ」です。
アルツハイマー病の家族がいたり、自分が罹患することへの不安があったりなどで、レカネマブの有効性や副作用などが気になる方は多いのではないでしょうか。
今回は、アルツハイマー病の新薬である「レカネマブ」が承認された経緯と、レカネマブの主な作用や投薬方法などを分かりやすく説明します。
目次
1.【2023年9月】アルツハイマー病の新薬「レカネマブ」が正式承認
4.まだ承認されていないレカネマブ以外のアルツハイマー病治療薬
1.【2023年9月】アルツハイマー病の新薬「レカネマブ」が正式承認

2023年9月25日、アルツハイマー病の新薬「レカネマブ」が日本で正式承認されました。
レカネマブは、大手製薬会社である日本の「エーザイ株式会社」とアメリカの「バイオジェン」が共同開発した、アルツハイマー病の新しい治療薬です。レカネマブという名前は薬の有効成分を指す一般名であり、販売時の製品名は「レケンビ」となります。
レカネマブの承認申請は、まず2022年7月にアメリカの食品医薬品局(FDA)に対して行われました。2023年1月にはFDAの迅速承認を取得し、アメリカ国内での販売が開始されています。2023年7月にFDAのフル承認も取得している状況です。
日本においては、2023年1月に厚生労働省所管の医薬品医療機器総合機構(PMDA)に承認申請を行い、2023年9月に正式承認を取得しています。
(出典:エーザイ株式会社「抗アミロイドβ(Aβ)プロトフィブリル抗体「レカネマブ」について、1,795人の早期アルツハイマー病当事者様を対象としたグローバル大規模臨床第Ⅲ相CLARITY AD検証試験において、統計学的に高度に有意な臨床症状の悪化抑制を示し、主要評価項目を達成」/https://www.eisai.co.jp/news/2022/news202271.html)
(出典:エーザイ株式会社「抗アミロイドβプロトフィブリル抗体「レカネマブ」について、早期アルツハイマー病に係る新薬承認申請がカナダ保健省により受理」/https://www.eisai.co.jp/news/2023/news202334.html)
(出典:エーザイ株式会社「「レケンビ®点滴静注」(一般名:レカネマブ)について、日本においてアルツハイマー病治療薬として製造販売承認を取得」/https://www.eisai.co.jp/news/2023/news202359.html)
2.レカネマブの主な作用・投薬方法・販売価格を解説!

レカネマブは、アルツハイマー病の原因となる物質を除去し、アルツハイマー病の進行を遅らせるという今までにない働きをする新薬であることから、注目度が高まっています。
レカネマブは2023年12月末時点で、すでに日本国内で販売開始されている薬です。以下ではレカネマブの有効性・副作用や従来薬との違い、日本での販売価格などを解説します。
2-1.有効性
レカネマブは、アルツハイマー病患者の脳内に蓄積して神経細胞を破壊するとされる「脳内アミロイドβ」の除去を目的とした薬です。脳内アミロイドβが患者の脳内から除去されることにより、アルツハイマー病の進行を遅らせる効果が期待できます。
レカネマブが脳内アミロイドβを除去できる理由は、レカネマブが脳内アミロイドβと結合する抗体の一種であるためです。
抗体とは、体外から異物が入ってきたときに作られ、異物を認識して除去する働きがあるタンパク質のことです。レカネマブと結合した脳内アミロイドβは患者の脳内に蓄積できなくなり、神経細胞の破壊を防げると考えられています。
(出典:厚生労働省「中央社会保険医療協議会 総会(第 564 回) 議事次第」/https://www.mhlw.go.jp/content/12404000/001174133.pdf)
2-2.副作用
レカネマブの副作用としては、下記の事象が挙げられます。
|
「脳の浮腫や出血」「脳の微小出血や脳表ヘモジデリン沈着」といった副作用は、使用開始から数か月以内で現れる可能性があります。基本的に自覚できる症状ではなく、時間経過で回復が見られる副作用です。
ただし、まれに生命を脅かす重篤な副作用を引き起こすケースもあります。
(出典:厚生労働省「レカネマブ(レケンビⓇ点滴静注)について」/https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000089508_00005.html)
2-3.従来薬との違い
2023年12月時点で日本の厚生労働省により承認されているアルツハイマー病の治療薬は、レカネマブ以外にも下記の5種類があります。
|
いずれも患者の脳内に残っている神経細胞をできるだけ長く働けるようにして、アルツハイマー病の進行を遅らせる仕組みです。
対してレカネマブは、アルツハイマー病の原因とされる脳内アミロイドβを除去することにより、アルツハイマー病の進行を遅らせます。このようにレカネマブは、従来薬とは成分の働き方や効果が異なる点が特徴です。
(出典:厚生労働省「中央社会保険医療協議会 総会(第 564 回) 議事次第」/https://www.mhlw.go.jp/content/12404000/001174133.pdf)
2-4.投薬方法
レカネマブの投薬は、軽度認知障害(MCI)もしくは軽度認知症と診断された中でもアルツハイマー病が疑われる患者に対して、2週間に1回の点滴投与で行われます。1回の点滴投与にかかる時間は、約1時間です。
レカネマブの投薬開始後は、定期的に投薬の有効性および安全性の評価を行いながら、投薬の継続もしくは中止が判断されます。
なお、レカネマブの使用期間は原則18か月です。
(出典:厚生労働省「2)レカネマブ(レケンビⓇ点滴静注)について」/https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000089508_00005.html)
(出典:厚生労働省「最適使用推進ガイドライン レカネマブ(遺伝子組換え)」/https://www.mhlw.go.jp/content/12404000/001178607.pdf)
2-5.日本での販売時期
2023年12月20日、レカネマブの製品として「レケンビ点滴静注200mg」「レケンビ点滴静注500mg」の2種類が販売されました。
通常、治療薬が承認されてから販売される(実際の医療現場で使用できる)までには60~90日がかかります。治療薬の販売には、公的医療保険の適用対象とするための各種手続きが必要であるためです。
また、レカネマブは市場規模が極めて大きくなる可能性があり、「レケンビの薬価設定ルール」が固められるなど、販売開始前の議論は長期にわたり続きました。
結果として、特例的な価格調整範囲が適用されることで決定し、2023年9月25日の正式承認から約3か月後の12月20日にレカネマブは発売開始されています。
(出典:厚生労働省「中央社会保険医療協議会 総会(第 572 回) 議事次第」/https://www.mhlw.go.jp/content/12404000/001179942.pdf)
(出典:厚生労働省「新医薬品一覧表(令和5年12月20日収載予定)」/https://www.mhlw.go.jp/content/12404000/001178092.pdf)
(出典:厚生労働省「レケンビに対する費用対効果評価について」/https://www.mhlw.go.jp/content/001179940.pdf)
2-6.日本での販売価格
レカネマブは遺伝子組み換え技術を用いた抗体医薬であり、製造コストは非常に高額です。エーザイ株式会社によると、アメリカでの販売価格は患者1人あたり年間約2万6,500ドル(1ドル142円の場合で約380万円)となっています。
レカネマブの日本における薬価は、発売開始より7日前の2023年12月13日に決定しました。
2種類の商品について、日本での販売価格は下記の通りです。
レケンビ点滴静注200mg | 4万5,777円 |
|---|---|
レケンビ点滴静注500mg | 11万4,443円 |
(出典:エーザイ株式会社「「レケンビ®点滴静注」(一般名:レカネマブ)日本においてアルツハイマー病治療剤として12月20日に新発売」/https://www.eisai.co.jp/news/2023/news202374.html)
患者1人あたりの年間費用は約298万円であり、予想通り高額であると言えるでしょう。
ただし、高額療養費制度を利用した場合は、70歳以上の一般所得層であれば年間14万4,000円が上限となります。
3.そもそもアルツハイマー病とは?

そもそもアルツハイマー病とは、記憶や判断・思考能力などがゆっくりと障害される、進行性の脳の病気です。認知症の原因疾患の1つとしても知られています。
アルツハイマー病の患者は高齢者が多いものの、若ければアルツハイマー病にならないとは限りません。10~30代の若年層であってもアルツハイマー病を発症する可能性があり、若年層のアルツハイマー病は「若年性アルツハイマー病(若年性認知症)」とも呼ばれます。
3-1.アルツハイマー病の主な症状と治療法
アルツハイマー病の症状は、大きく分けて「中核症状」と「周辺症状」の2種類があります。
脳の神経細胞が破壊されることで生じる症状です。 最近の出来事が覚えられなくなる記憶障害や、現在の日時・居場所が分からなくなる見当識障害、順序立てて作業ができなくなる遂行機能障害などの症状が現れます。
本人の行動や心理状態に関連して生じる症状です。 徘徊やうつ・躁状態、怒りやすくなったり、妄想や幻覚を抱いたりなどの症状が現れます。 |
アルツハイマー病の根本的な治療法は、未だ確立されていません。医療現場では、投薬などによって進行を遅らせる治療法が主に選択されています。
4.まだ承認されていないレカネマブ以外のアルツハイマー病治療薬
レカネマブはアメリカ・日本で承認された新薬であるものの、実はほかにもまだ欧州や日本でも承認されていないアルツハイマー病治療薬は存在します。
日本でまだ承認されていないアルツハイマー病治療薬を2つ紹介します。
- ドナネマブ
ドナネマブは、アメリカの大手製薬会社「イーライリリー」が開発したアルツハイマー病治療薬です。
ドナネマブは、アメリカにおいて2023年6月末までにFDAへの承認申請を完了しており、日本においても9月26日に厚生労働省への承認申請を行っています。
2023年12月22日時点ではどちらも正式承認を取得していないものの、アメリカでの承認申請については近いうちに判断が得られる見通しです。
- アデュカヌマブ
アデュカヌマブは、レカネマブと同様にエーザイ株式会社とバイオジェンが共同開発したアルツハイマー病治療薬です。
アデュカヌマブは、アメリカでは2021年にすでに条件付きでの承認を取得しました。
日本でも2022年に承認申請が行われたものの、認知機能の低下を抑制する十分なデータが示されなかったため、承認が見送られています。
まとめ
レカネマブは、脳内アミロイドβを除去することでアルツハイマー病の進行を遅らせる治療薬です。
アルツハイマー病の新薬であるレカネマブは、2023年12月20日に発売開始されました。患者1人あたりの年間費用は約298万円と高額であるものの、高額療養費制度の利用により医療費負担の軽減ができます。
アルツハイマー病はまだ解明途中の病気であり、根本的な治療法はまだありません。
脱水症は、一般的に汗をよくかく夏に警戒される症状ですが、実は冬でも起こり得ます。しかし、冬には意識が薄れる方も多い傾向にあるため、気付かないうちに脱水症状が生じ、自分で飲み物が飲めなくなるほど重度に進行してしまうケースもゼロではありません。
小さな子どもや高齢者は特にかくれ脱水が生じる危険性があるため、年間を通して気をつけておく必要があります。そこで今回は、冬の「かくれ脱水」について解説します。脱水症状のサインや予防、さらに治療法を紹介するため、冬の脱水症を未然に防ぐためにもぜひ参考にしてください。
目次
1. 冬でも水分不足によって「かくれ脱水」が起こる!

一般的に、脱水症は汗をかきやすい夏によく起こるイメージが強いですが、冬に脱水症状が起こることも多いです。
人間の身体は、飲食で水分を摂取し、汗や尿で不要な水分を排出するというサイクルで体内の水分量を適切に維持しています。しかし、水分の摂取量が少なかったり体外に排出される水分量が多かったりすると、身体が適切な水分量を保持できません。結果として、気付かないうちに脱水症状が起こる「かくれ脱水」となります。
かくれ脱水は、特に高齢者に多い傾向が強いです。理由は、体内水分量の少なさにあります。
一般的な成人の体内水分量は約60%ですが、65歳以上の高齢者は約50%です。成人と比べて体内水分が少ないため、意識的にかくれ脱水の予防を行う必要があります。
1-1. 冬に水分不足・かくれ脱水が起こる原因
夏より警戒心が薄れやすい冬の脱水症には、以下のような原因があります。
|
冬に起こるかくれ脱水の大きな原因は「乾燥」です。
冬は湿度が低く、空気が乾燥しやすくなります。さらに、暖房を使うことでより乾燥が加速し、皮膚から水分が蒸発していくことも多いです。蒸発の様子は目に見えないため、身体が水分不足となっていても自覚しにくい傾向があります。
そして、冬は夏ほど汗をかかないため、のどの渇きも軽度です。水分をとる量が少なくなり、必然的に体内の水分量も少なくなります。
また、冬はウイルス性の感染症が流行する季節です。下痢や嘔吐といった症状があれば、体内の水分が体外に排出され、脱水症状を招きます。
これらの原因に加え、高齢者の場合は腎臓機能の低下や常用している薬の影響にも注意しなければなりません。腎臓は、体内の水分量を調整する部分です。しかし、加齢によって腎臓機能は低下していくため、体内の水分バランスが崩れ脱水症状を引き起こすおそれがあります。
このように、高齢者が常用している薬の副作用で水分不足となるケースは決して珍しくありません。特に、利用作用がある薬の常用は尿の排出が活発となり、体内から多くの塩分と水分が失われ脱水症状を起こす原因となります。
2. かくれ脱水を放置するリスク
脱水症の初期段階である「かくれ脱水」には、自分で気付けない方も多くいます。しかし、そのまま放置していると脱水症へと進行するリスクが高まるため注意が必要です。
そもそも脱水症とは、体内の水分不足によってあらゆる不調を招くことを指します。そして、脱水症状は脳、消化器、筋肉の3か所で起こりやすく、主に下記のような症状が発生します。
脳 |
|
|---|---|
消化器 |
|
筋肉 |
|
上記はかくれ脱水で起こり得る症状で、「気のせい」「疲れがたまっただけ」などと軽視されやすいものが多い印象です。しかし、重度となれば脳梗塞や心筋梗塞の引き金になる可能性もあります。
3. 冬の脱水症状のサイン

以下のような症状は、身体が水分不足を訴えているサインです。かくれ脱水を見逃さないためにも、下記のポイントは十分に理解しておきましょう。
|
のどの渇きや皮膚のカサつきは、乾燥を自覚しやすいでしょう。
しかし、手足の冷えは「冬の寒さによるもの」、ふらつきは「貧血」など別の原因と勘違いされやすい症状もあります。さらに、尿の色に関しては気にも留めない方も多いでしょう。これらも脱水症へとつながる重要な症状のため、軽く見ずきちんと対策を講じることが大切です。
特に、高齢者の場合はふらつき症状で転んで骨折をする危険もあるため注意が必要です。
4. 冬の脱水症状の予防方法
夏と比べ、冬は汗をかきにくいことから脱水症状予防を意識的に行っている方が少ない傾向にあります。気付かないうちに症状が進行してしまうおそれもあるため、日頃から次のような予防を心がけることが大切です。
●加湿器で室内の湿度を上げる 冬は乾燥によって室内の湿度が下がるため、加湿器を使って適度な湿度に保つ必要があります。湿度の目安は、およそ50~60%程度が最適です。加湿器の他に、洗濯物を部屋干ししたり水を入れたコップを部屋に置いたりするのも乾燥予防に効果があります。 ●小まめに水分補給をする のどの渇きを実感していなくても、意識的に水分補給を心がけましょう。一度にたくさんの水分をとろうとするのではなく、小まめに水分を補給し身体が水分不足にならないようにすることが大切です。また、脱水を実感しているときはナトリウム、カリウムなどの電解質を含んだ経口補水液の摂取が有効となります。 ●肌からの水分蒸発を防ぐ 体内水分は皮膚からも蒸発していきます。保湿クリームで肌を保湿したり、露出度が低い服を着たりなどで肌から水分が逃げていくのを防ぎましょう。 ●体温調節をする 厚着をしてしまうと、汗をかいて身体が冷えたり脱水したりします。部屋が暖かければ防寒を緩めたり、子どもがたくさん遊んだ後は着替えさせてあげたりなど、適切な体温調節を意識しましょう。 |
5. 【症状の度合い別】脱水症状の治療方法

脱水症状が出た場合は適切な対処を行う必要があり、対処法・治療法は脱水症状の程度によっても異なります。「軽度~中度」「重度」における脱水症状の主な治療法は、下記の通りです。
軽度~中度 | 水分補給をする |
|---|---|
重度 | 点滴で水分を補給する |
症状が比較的軽く自分で飲み物が飲める場合は、経口摂取による水分補給を行います。飲み物として適切なのは、麦茶や電解質を含んだスポーツドリンクです。
糖分が多いジュースや利尿作用のあるアルコール、コーヒーはかえってのどが渇いてしまうおそれがあります。水分補給の役割を十分に果たせないため、嗜好性の高い飲み物は避けましょう。
なお、経口補水液は市販のスポーツドリンクを買うだけでなく手作りで用意することもできます。基本的な作り方は、下記の通りです。
【必要な材料】
【作り方】 材料をよく混ぜる。 |
もしも自分で飲めないほど重度の脱水症状が起きてしまった場合は、点滴で水分補給を行います。経口摂取による水分補給で改善しない場合も点滴をしてもらいましょう。
まとめ
冬は、気がつかないうちに身体が水分不足に陥る「かくれ脱水」になるリスクが高い季節です。「冬は乾燥するから、手がカサカサになるのは自然なこと」「身体がだるいけど、寝れば治るだろう」と症状を見過ごしていると、脱水症へと進行してしまうおそれがあります。
特に高齢者の場合はかくれ脱水が起こりやすく、ふらつきをはじめとした脱水症状によって転倒や骨折などの二次被害につながりかねません。暑い夏はもちろん、乾燥する冬でも脱水症にならないよう適切に予防しておくこと・万が一脱水症状が見られた際はすぐに適切な対処をとることも覚えておきましょう。
冬になると感染症が流行しやすく、病院では診察を待つ子どもの数が多くなります。幼稚園や保育園、小学校などで感染症が流行することも多く、冬は感染のリスクが高くなります。
子どもの健康を守るためにも、なるべく感染症にかからないように予防することが大切です。子どもの体調不良時に慌てずに対処できるように、潜伏期間や主な症状について理解を深めておきましょう。
今回は、冬に流行する子どもの感染症8つについて症状と予防法を解説します。感染しやすい子どもの年齢にも触れるために、ぜひ参考にしてください。
目次
1. 冬に感染症が流行しやすくなる理由

冬に感染症が流行しやすくなる理由は、気温と湿度の低下によりウイルスの活動が活発化するためです。
ウイルスは低温で低湿度の環境を好みます。ウイルスの活動が活発化しやすくなる気温と湿度は、下記の通りです。
気温 | 15℃以下 |
|---|---|
湿度 | 40%以下 |
低温かつ低湿度になりやすい冬は、ウイルス表面の水分が失われて空気中に漂いやすくなります。ウイルスの生存期間も長くなるため、暖かい時期に比べると感染リスクが高まります。
また、気温の変化に子どもの体がついていけなくなることも、感染しやすくなる理由の1つです。寒さと空気の乾燥により免疫力が低下し、ウイルスが侵入しやすくなります。
2. 冬に流行する子どもの感染症8つ|症状・予防法も

冬に流行する子どもの感染症は、さまざまあります。1つの感染症が治ってもほかの感染症に立て続けに感染することもあるため、冬は体調管理や予防が大切です。
感染症と一口に言っても、発熱・嘔吐・発疹・気管支炎など感染症の種類によって症状は異なります。潜伏期間や具体的な流行時期、感染しやすい子どもの年齢もそれぞれ異なるため注意が必要です。
多くの感染症は、適切な対処と薬の服用で回復します。子どもの体調が普段と違う場合は、しっかりと観察してかかりつけ医に相談しましょう。
ここでは、冬に流行する子どもの感染症を8つ解説します。冬に備えて感染症の概要や予防方法をチェックしておきましょう。
2-1. インフルエンザ
インフルエンザは、インフルエンザウイルスが気道から感染して起こる流行しやすい感染症です。
インフルエンザの概要は、下記の通りです。
主な症状 | 発熱、鼻汁、頭痛、筋肉痛など |
|---|---|
潜伏期間 | 1日~2日 |
感染経路 | ・飛沫感染 ・接触感染 |
具体的な流行時期 | 11月下旬〜3月頃 |
インフルエンザの特徴的な症状として、38℃以上の急な発熱と筋肉痛や関節痛があります。0歳~14歳までの子どもが感染しやすく、重症化は高齢者に多い傾向にあります。
ただし、子どもはインフルエンザ脳症や熱性けいれん、気管支喘息を引き起こすこともあるため注意しましょう。
手洗いうがいと湿度管理によってインフルエンザの感染予防が期待できます。また、ワクチン接種は重症化の抑制につながります。
2-2. RSウイルス感染症
RSウイルス感染症は、RSウイルスが原因で起こる感染力が強い感染症です。
RSウイルス感染症の主な症状や具体的な流行時期は、下記の通りとなっています。
主な症状 | 発熱、鼻汁、咳、喘鳴など |
|---|---|
潜伏期間 | 4日~5日 |
感染経路 | ・飛沫感染 ・接触感染 |
具体的な流行時期 | 11月~1月頃 |
RSウイルス感染症は、風邪に似た症状が特徴で、重症化すると肺炎や気管支炎になるリスクがあります。1歳~2歳の子どもがかかりやすく、早産児や心疾患を持つ乳児は重症化しやすいため注意しましょう。
RSウイルス感染症の感染を防ぐために、手洗いうがいと咳エチケットを徹底しましょう。重症化しやすい子どもには、モノクローナル抗体を投与する場合があります。
2-3. 感染性胃腸炎(ウイルス性胃腸炎/ノロウイルス)
感染性胃腸炎は、ノロウイルスやロタウイルスの感染によって起こる感染症です。
感染性胃腸炎の主な症状や具体的な流行時期は、下記の通りとなっています。
主な症状 | 嘔吐、腹痛、下痢、発熱など |
|---|---|
潜伏期間 | 1日~3日 |
感染経路 | ・経口感染 ・飛沫感染 ・接触感染 |
具体的な流行時期 | 11月上旬~12月頃 |
感染性胃腸炎は、嘔吐や下痢を繰り返すことが特徴です。3歳未満の乳幼児がかかりやすく、おむつ交換から大人に感染するケースもあります。感染力が強く、二次感染が起こりやすいため注意しましょう。
感染性胃腸炎の予防方法は、手洗いと食品の加熱が基本です。家庭内に感染者がいる場合は、タオルなどの共用は避けましょう。
2-4. 乳幼児嘔吐下痢症(ロタウイルス性下痢症)
乳幼児嘔吐下痢症は、ロタウイルスなどに感染することで起こる感染症です。
乳幼児嘔吐下痢症の主な症状や具体的な流行時期は、下記の通りとなっています。
主な症状 | 嘔吐、下痢、発熱 |
|---|---|
潜伏期間 | 1日~3日 |
感染経路 | ・経口感染 ・飛沫感染 ・接触感染 |
具体的な流行時期 | 12月頃 |
乳幼児嘔吐下痢症は、激しい嘔吐や下痢を繰り返します。下痢は1週間以上続くこともあるため、脱水症状にも注意が必要です。発熱症状が出ることがあるものの、半日程度で下がります。
(内部リンク:「冬 脱水症状」)
6か月~2歳頃にかかるケースが多く、下痢の回数が多いとおむつかぶれが起こりやすくなります。乳幼児嘔吐下痢症の予防は、感染性胃腸炎と同様に手洗いと食品の加熱が基本です。
2-5. 溶連菌感染症
溶連菌感染症は、溶血性連鎖球菌に感染することで発症する感染症です。
溶連菌感染症の主な症状や具体的な流行時期は、下記の通りとなっています。
主な症状 | 発熱、咽頭痛、発疹、イチゴ舌 |
|---|---|
潜伏期間 | 2日~5日 |
感染経路 | ・経口感染 ・飛沫感染 ・接触感染 |
具体的な流行時期 | 11月〜4月頃 |
溶連菌感染症の初期症状は、高熱や激しい咽頭痛が特徴です。次第に体に発疹が現れ、舌にも赤い斑点ができます。2歳~9歳頃の子どもの感染が多く見られます。
再発を防ぐために、処方された抗生剤は必ず飲み切りましょう。
溶連菌感染症の予防方法は、こまめな手洗いと咳エチケットです。家庭内に感染者がいる場合は、タオルなどの共有は避けましょう。
2-6. マイコプラズマ感染症
マイコプラズマ感染症は、肺炎マイコプラズマ細菌に感染して発症します。
マイコプラズマ感染症の主な症状や具体的な流行時期は、下記の通りです。
主な症状 | 発熱、全身倦怠感、頭痛、乾いた咳 |
|---|---|
潜伏期間 | 2週間~3週間 |
感染経路 | ・飛沫感染 ・接触感染 |
具体的な流行時期 | 11月~12月頃 |
マイコプラズマ感染症の感染者は、全体の8割が14歳以下の子どもで、乳幼児は軽症で済むケースがほとんどです。ただし、5歳以上の子どもは肺炎のリスクが高くなるため注意しましょう。
喘息の子どもは、発作の誘発や中耳炎・けいれん・下痢などの症状が起こる場合もあります。マイコプラズマ感染症の予防方法は、手洗いうがいと咳エチケットです。
2-7. 水痘(水ぼうそう)
水痘は、水痘帯状疱疹ウイルスが原因で起こる感染症であり、「水ぼうそう」とも呼ばれます。
水痘の主な症状や具体的な流行時期は、下記の通りです。
主な症状 | 発疹、発熱、頭痛、全身倦怠感 |
|---|---|
潜伏期間 | 2週間~3週間 |
感染経路 | ・空気感染 ・飛沫感染 ・接触感染 |
具体的な流行時期 | 12月~7月頃 |
水痘にかかると頭痛や全身倦怠感が現れ、数日後に全身に斑点状の発疹が広がります。次第に発疹は強いかゆみを伴う水疱状になり、かさぶた状になった後は発症から20日程度で消失します。
感染は10歳以上の子どもに多く見られ、成人が感染すると重症化しやすいことが特徴です。水痘の予防には、ワクチン接種が効果的です。
2-8. 流行性耳下腺炎(おたふくかぜ)
流行性耳下腺炎は、ムンプスウイルスによる感染症であり、「おたふくかぜ」とも呼ばれます。
流行性耳下腺炎の主な症状や具体的な流行時期は、下記の通りです。
主な症状 | 耳下腺の腫れと痛み、発熱 |
|---|---|
潜伏期間 | 2週間~3週間 |
感染経路 | ・飛沫感染 ・接触感染 |
具体的な流行時期 | 春から夏 |
流行性耳下腺炎にかかると、両側または片側の耳下腺や顎下腺が腫れるため、顔周りが丸くなりエラが張った状態になります。3歳~6歳の子どもに多い感染症です。
流行時期は春~夏が多いものの、季節を問わず感染が広がるケースが増えています。
流行性耳下腺炎の予防には、ワクチン接種が効果的です。
まとめ
低温かつ低湿度になる冬は、ウイルスの活動が活発化します。気温の変化に体がついていけずに免疫力が低下することで、子どもは感染症にかかりやすくなります。
冬に流行する子どもの感染症は、インフルエンザ・RSウイルス感染症・感染性胃腸炎などです。飛沫感染や接触感染で広がるため、手洗いうがいや咳エチケット、ワクチン接種などの予防が大切です。
感染症にかかった場合、長期治療や入院が必要となる可能性があります。万が一に備えるために、共済・保険加入も検討しましょう。共済・保険一覧はこちらから
2014年に開始したNISA(少額投資非課税制度)に代わり、2024年から「新NISA」が始まります。現行NISAを利用していて、新NISAと現行NISAの違いや、メリット・デメリットが何かが気になる方は多いでしょう。
今回は新NISAのメリット・デメリットを中心に、現行NISAからの変更点や、新NISAのための準備も解説します。現行NISAを利用している方はもちろん、これからNISAを利用する方もぜひ参考にしてください。
目次
1-1.現行NISA(一般NISA・つみたてNISA)からの変更点
3-1.(1)現行NISA口座の保有商品を移行(ロールオーバー)できない
4.2024年スタートの新NISAに向けて進めておくべき準備は?
1.2024年から始まる「新NISA」とは?

新NISAとは、2024年1月から始まることが予定されている「新しいNISA」です。
そもそもNISAは、株式・投資信託によって得られた利益が非課税になる制度を意味します。2014年から始まった現行NISAは多くの方に利用され、個人の資産形成に役立てられてきました。
NISAが開始された目的の1つである「家計の安定的な資産形成」をさらに推進するため、「令和5年度税制改正大綱」の中で公開された新制度が「新NISA」です。
1-1.現行NISA(一般NISA・つみたてNISA)からの変更点
新NISAと現行NISAの違いを、表形式で紹介します。
現行NISA | 新NISA | |||
|---|---|---|---|---|
一般NISA | つみたてNISA | 成長投資枠 | つみたて投資枠 | |
併用の可否 | 併用不可(選択式) | 併用可 | ||
年間投資上限額 | 120万円 | 40万円 | 240万円 | 120万円 |
非課税保有期間 | 5年間 | 20年間 | 無期限 | |
非課税保有限度額 | 600万円 | 800万円 | 1,800万円(うち成長投資枠は1,200万円) | |
利用可能期間 | 2023年末まで | 2042年末まで (新規買付は2023年末まで) | 恒久化 | |
投資対象商品 | 上場株式投資信託等 | 長期積立等に適した一定の投資信託 | 上場株式投資信託等(除外条件あり) | 長期積立等に適した一定の投資信託 |
対象年齢 | 18歳以上 | 18歳以上 | ||
新NISAは現行NISAと比較して、異なる種類のNISAが併用可能となり、年間投資枠も大幅に拡大されています。
新NISAを利用することで、現行NISAよりも長期的かつ多様な資産形成を非課税で行えるようになるでしょう。
2.新NISAの主なメリット4選

現行NISAからさまざまな点が変更された新NISAは、現行NISAにはない多くのメリットがあります。
新NISAの利用を考えている方は、新NISAの具体的なメリットを把握しましょう。
新NISAの主なメリットを4つ挙げて、現行NISAとの違いも交えてメリットの内容を解説します。
2-1.(1)非課税保有期間が無期限になる
非課税保有期間とは、NISA口座の運用益が非課税となる期間のことです。通常、株式投資などで運用益が発生した場合には20.315%の税金がかかるものの、非課税保有期間中であれば運用益に税金がかかりません。
非課税保有期間は、現行NISAは一般NISAが5年間・つみたてNISAが20年間だったのに対し、新NISAでは無期限に変更されています。新NISAは非課税保有期間の残り期間を気にする必要がなく、長期的な目線で資産運用が行える点がメリットです。
2-2.(2)年間投資上限額と非課税保有限度額が拡大する
年間投資上限額は「NISAを利用して1年間に投資できる金額の上限額」、非課税保有限度額は「NISA口座で非課税で保有できる株式など商品の限度額」のことです。新NISAは年間投資上限額と非課税保有限度額が拡大しています。
新NISAの年間投資上限額は成長投資枠が240万円、つみたて投資枠が120万円です。現行NISAにおける一般NISAの120万円、つみたてNISAの40万円よりも大幅に拡大されています。
非課税保有限度額も、現行NISAの600万~800万円から、新NISAでは1,800万円に変わりました。
年間投資上限額と非課税保有限度額の拡大で、1年間で多額の投資が可能となっています。生涯を通じてNISAで受ける恩恵もより大きなものとなるでしょう。
2-3.(3)売却した金額分の非課税投資枠を再利用できる
新NISAは、購入した金融商品を売却してNISA口座の非課税保有額が減少すると、売却した金額分の非課税投資枠を再利用できます。
現行NISAでは、購入した金融商品を売却しても非課税投資枠の再利用はできない仕組みとなっていました。現行NISAで商品の売却を検討していたものの、非課税投資枠がもったいなくて見送った経験がある方もいるでしょう。
新NISAは非課税投資枠の再利用ができるため、現行NISAよりも投資判断の自由度が高く、売却したいときに迷わず売却がしやすくなっています。
ただし、売却した金額分の非課税投資枠は、売却した翌年にならないと再利用できない点に注意してください。
2-4.(4)成長投資枠とつみたて投資枠の併用が可能となる
現行NISAでは一般NISAとつみたてNISAの併用は不可能であったのに対し、新NISAでは成長投資枠とつみたて投資枠の併用が可能です。
成長投資枠とつみたて投資枠を併用することで、年間投資上限額が最大360万円(240万円+120万円)になります。年間投資上限額が最大でも120万円であった現行NISAよりも、新NISAは多額の投資を行って多くの利益を狙いたい方に向いています。
もちろん、上限額まで投資することを考えず、2つのNISAに対応した投資方法を柔軟に活用することも可能です。新NISAは投資の選択肢が広がっていると言えます。
3.新NISAのデメリット2選

多くのメリットがある新NISAは魅力にばかり目が行きがちであるものの、デメリットもいくつか存在します。現行NISAから新NISAに移行する場合ならではのデメリットもあるため、現行NISAを利用している方は注意が必要です。
新NISAを利用する際のデメリット2つを解説します。
3-1.(1)現行NISA口座の保有商品を移行(ロールオーバー)できない
現行の一般NISAは、口座の保有商品を新たな一般NISA口座に移行(ロールオーバー)することで非課税保有期間の延長ができます。
しかし、現行NISAと新NISAは非課税枠が別枠の「異なる制度」であるため、現行NISA口座の保有商品を新NISA口座へとロールオーバーすることはできません。
現行NISA口座の保有商品を新NISA口座に移したい場合は、商品を一度売却した後に、新NISA口座で改めて同一商品を購入・運用する必要があります。
ただし現行NISA口座と同様に、新NISA口座は損益通算や損失繰越ができないため、保有商品の売却時には損失が出ないかにも注意が必要です。
3-2.(2)不必要な回転売買をしてしまうおそれがある
比較的自由な投資ができる新NISAは、不必要な回転売買をしてしまうおそれがあります。
回転売買とは、金融商品を短い期間で何度も売買する行為です。新NISAは1年間に多額の投資ができ、一度に全額をつぎ込んで利益回収を図る投資方法もできます。非課税投資枠の再利用が可能で、売却を簡単に決めやすい点も、回転売買につながるポイントです。
回転売買は投機的な資産運用であり、短期間に判断ミスが重なると一度に資金を失うおそれがあります。
売買するたびに発生する手数料も資金が目減りする原因であるため、新NISAを利用する方は不必要な回転売買をしないように注意しましょう。
4.2024年スタートの新NISAに向けて進めておくべき準備は?
最後に、NISAをこれから始めたいと考えている方が、2024年スタートの新NISAに向けて進めておくべき準備を2つ紹介します。
- NISA口座の開設
新NISAを利用するにはNISA口座が必要です。2023年中に現行NISA口座を開設していれば、新NISA口座も自動で開設されます。早めのNISA口座開設がおすすめです。
- 資産形成に関する計画
新NISAでどのような商品を購入し、年間や長期的にいくらくらいの運用益を得たいかといった、資産形成に関する計画を立てることも重要です。新NISAの対象となる金融商品の種類や、利回り・リスクといった要素をあらかじめ情報収集しておきましょう。
まとめ
2024年から始まる新NISAは、現行NISAと比べて多くの変更点があります。
新NISAでは成長投資枠とつみたて投資枠の併用が可能です。年間投資上限額・非課税保有限度額も拡大されていて、従来より多様な投資スタイルに対応できるようになりました。
新NISAにはいくつかのデメリットもあるものの、注意点を理解していればデメリットは避けられる可能性はあります。
ニュースや情報番組などで、「大気の状態が不安定」という言葉を見聞きしたことがある方も多いでしょう。大気の状態が不安定になると、自然災害が起こるリスクも高まりやすくなることから、言葉の具体的な意味や起こり得る気象現象について気になる方も多いのではないでしょうか。
この記事では、「大気の状態が不安定」という言葉が指す具体的な大気の状態や、大気の乱れが起こる原因について解説します。大気の状態が不安定になることで起こり得る気象現象も併せて確認し、自然災害に対して可能な限りの備えをしておきましょう。
目次
1.「大気の状態が不安定」とは?

「大気の状態が不安定」とは、上空と地上付近とで温度差が生じ、激しい雨や雷をもたらす活発な積乱雲が発生しやすい状態になっていることを指します。
上空と地上付近とで温度差が生じると、密度が大きく下降しやすい冷たい空気は下へ、密度が小さく上昇しやすい暖かい空気は上空へと移動します。
暖かく湿った空気が上空へと上昇し始めると、積乱雲が発達しやすくなるため、集中的な降雨や落雷といった現象が起こりやすくなります。
2.「大気の状態が不安定」となる主な原因

大気の状態が不安定になる主な原因は、上空の空気と地上付近の空気の温度差が大きくなり、空気の対流が生じることです。上空と地上付近とで空気の温度差が生じる要因としては、次のようなものが挙げられます。
【上空の空気と地上付近の空気の温度差が大きくなる主な要因3つ】
|
なお、上記のうち1つの要因だけで大気の状態が不安定になるわけではありません。これらの要因が絡み合うことにより、大気が乱れやすい状態になることを押さえておきましょう。ここでは、上記の3つの要因について詳しく解説します。
2-1.上空に寒気が流れ込む
気象分野における「寒気」とは、まわりの空気と比べて温度が低く、冷たい空気のことです。
上空に寒気が流れ込むと、まわりの空気よりも密度が大きい寒気は、上空から地上付近に向かって下降を始めます。
地上付近の比較的暖かい空気は上空へと上昇し始めるため、空気の対流が生まれます。これが大気の状態が不安定になる要因の1つです。
2-2.地上付近に暖かく湿った空気が流れ込む
日本付近では、春から夏、秋にかけて、南の海上から暖かく湿った空気が地上付近に流れ込みやすくなります。
暖かい空気はまわりの空気よりも密度が小さいため、地上付近から上空へと移動します。これにより、上空の比較的冷たい空気との対流が起こって上昇気流が発生し、積乱雲が盛んに発生するようになります。
2-3.強い日射により地表面が温められる
強い日射により暖められた地面の熱や、自動車・空調室外機の熱などの人工排熱によって地表面が暖められることも、大気の状態が不安定になる原因の1つです。
暖かくなった地表面に海上から湿った空気が流れ込むと、空気が暖められて上空へと移動を始めます。上空の比較的冷たい空気との対流が起こり、陸の上空で積乱雲が活発に発達するようになります。
3.「大気の状態が不安定」によって起こり得る気象現象

「大気の状態が不安定」という状態になると、発達した積乱雲が盛んに発生しやすくなります。集中豪雨や落雷、降雹(こうひょう)、突風・竜巻といった災害につながる気象現象の発生リスクも高まることに留意しましょう。
ここでは、大気の状態が不安定なると発生するリスクが高まる気象現象と、その発生メカニズムについて解説します。
3-1.集中豪雨
集中豪雨(ゲリラ豪雨)とは、長時間にわたって狭い範囲に集中して降る大量の雨のことを指します。
集中豪雨は、地表面に流れ込んだ暖かく大量の水蒸気を含む空気が上昇気流によって上空へと移動する際に大きな積乱雲を形成することで発生します。このようにして発生した複数の積乱雲が組織化し、「線状降水帯」を作ることも少なくありません。
集中豪雨によって局地的な大雨が降ると、河川の増水・氾濫や土砂災害、道路の冠水・建物の浸水といった洪水被害が発生する恐れがあります。
水の勢いでふたが外れて開放された道路のマンホールに転落したり、水圧でドアが開かなくなり地下室内や車内に閉じ込められたりするケースもあることを押さえておきましょう。
3-2.落雷
地上付近の暖かい空気が上昇気流によって上空へと移動することで発生する積乱雲は、集中豪雨をもたらすとともに、落雷を発生させる雲でもあります。
積乱雲の中には多数の水や氷の粒が含まれています。これらの粒が衝突することで発生した静電気は積乱雲の中に蓄積されますが、含み切れなくなると雷として放電します。
一般的な落雷による被害としては、人体や住宅などへの落雷による死亡や住宅の損傷、火災の発生などが挙げられます。また、落雷によって瞬間的な高電圧が発生した場合には、家電の故障や停電が起こる可能性があることも押さえておきましょう。
3-3.降雹
雹(ひょう)とは、上空から降ってくる直径5mm以上の氷の粒のことを指します。雹は積乱雲の中で発達しますが、ある程度の大きさまでは雲の中の上昇気流によって落下が妨げられています。
しかし、積乱雲の中で上昇・下降を繰り返しながら成長した氷の粒は、落下する力も大きくなるため、上昇気流に逆らって地上へと落下します。これが降雹です。特に、地表面が暖かく上空に寒気があるといった「大気の状態が不安定」な状態では、雹を降らせる積乱雲が発達しやすくなります。
雹は粒のサイズが大きいほど落下速度も速くなるため、車や住宅の破損、人や動物のケガなどが発生する可能性があることに注意が必要です。雹のサイズが小さくても、大量の雹が地面に積もると滑りやすくなり、ケガにつながりやすいことにも注意しましょう。
3-4.突風・竜巻
大気の状態が不安定になると、発達した積乱雲から吹き下ろされる強い下降気流によって、非常に強い風(突風)が吹くことがあります。また、発達した積乱雲に伴う強い上昇気流によって、激しい渦巻き(竜巻)が発生することも珍しくありません。場合によっては平均風速の3倍以上もの強さの風が吹くケースもあることに注意しましょう。
突風や竜巻による被害としては、平均風速の3倍以上になることもある強い風による建物の倒壊や車両の転倒などが挙げられます。また、強風で飛ばされた物や巻き上げられた物が非常に速い速度で飛んでくることもあるため、人や動物のケガ、窓ガラスや外壁の破損なども起こり得ます。
4.自然災害に備えるためにできること
「大気の状態が不安定」になることで生じる気象現象は、住宅や車両への被害だけでなく、人命を脅かす被害が発生する恐れもあることに注意が必要です。
気象情報は日常的にチェックし、「大気の状態が不安定」という言葉を見聞きしたときには、被害を未然に防ぐための対策を講じるようにしましょう。
気象現象 | 対策 |
|---|---|
集中豪雨 |
|
落雷 |
|
降雹 |
|
突風・竜巻 |
|
また、これらの自然災害によって被害・損害が生じた場合の金銭的な負担を軽減するために、事前に保険に加入しておくこともおすすめです。
自然災害による被害に対応する保険には、火災保険(住宅)や自動車保険(車)、傷害保険(対象者のケガ)などがあるため、保険の種類や補償内容を確認した上で加入しましょう。
まとめ
「大気の状態が不安定」とは、上空に寒気が流れ込んだり、地上付近に暖かい空気があることにより、空気の対流が発生するような状態を指します。大気の状態が不安定になると、発達した積乱雲が盛んに発生するようになります。集中豪雨や落雷、降雹、突風といった自然災害が起こりやすくなることに注意しましょう。
「大気の状態が不安定」になることで生じる自然災害に備えるためには、気象情報をこまめにチェックした上で対策を講じることが大切です。火災保険や自動車保険、傷害保険など、自然災害での被害に対応した保険・共済に加入する際には、補償の内容や範囲を十分に確認し納得した上で契約しましょう。
スマホは、連絡手段の他に遊びや調べ物など幅広い用途に使えて便利なアイテムです。そのため、四六時中スマホを触ってしまう子どもも少なくなく、我が子の視力低下を心配している親御さんも多いでしょう。
この記事では、スマホが視力にどういった影響を与えているのかを具体的に解説するとともに、視力以外に起こり得る悪影響について紹介します。併せて、子どもの「スマホの見過ぎによる視力低下」防止対策も紹介するため、ぜひ最後までご覧ください。
目次
3.視力低下だけではない?スマホの見過ぎによるさまざまな影響
4.子どもの「スマホの見過ぎによる視力低下」を防ぐためにできること
1.子どもの視力低下は増加している?

スマホが一般的に普及している現代において、子どもの視力低下も増加傾向にあります。下記は、2012年度・2017年度・2022年度における小学生~高校生までの子どもの視力をまとめたデータです。
0.7以上1.0未満 | 0.3以上0.7未満 | 0.3未満 | |
|---|---|---|---|
2022年度 | 小学生:12.54% 中学生:11.43% 高校生:9.74% | 小学生:13.69% 中学生:20.37% 高校生:18.32% | 小学生:10.64% 中学生:28.86% 高校生:42.75% |
2017年度 | 小学生:11.16% 中学生:11.53% 高校生:11.83% | 小学生:11.68% 中学生:16.42% 高校生:16.59% | 小学生:8.62% 中学生:26.68% 高校生:37.58% |
2012年度 | 小学生:10.62% 中学生:11.81% 高校生:11.44% | 小学生:11.34% 中学生:17.54% 高校生:16.13% | 小学生:7.95% 中学生:22.25% 高校生:33.36% |
(出典:文部科学省「学校保健統計調査-令和3年度(確報値)の結果の概要」/https://www.mext.go.jp/b_menu/toukei/chousa05/hoken/kekka/k_detail/1411711_00006.htm)
(出典:文部科学省「学校保健統計調査-平成28年度(確定値)の結果の概要」/https://warp.ndl.go.jp/info:ndljp/pid/11293659/www.mext.go.jp/b_menu/toukei/chousa05/hoken/kekka/k_detail/1380547.htm)
(出典:文部科学省「学校保健統計調査-平成23年度(確定値)結果の概要-」/https://warp.ndl.go.jp/info:ndljp/pid/11293659/www.mext.go.jp/b_menu/toukei/chousa05/hoken/kekka/k_detail/1319050.htm)
「0.7以上1.0未満」と「0.3以上0.7未満」においては、年度によって増えたり減ったりと安定しない結果となっています。
一方で、最低視力の0.3未満は小学生、中学生、高校生どの年代においても割合が増加していることが明白です。
つまり、年々子どもの視力は低下傾向にあり、「0.3以上~1.0未満」の比較的健全な視力を保てる子どもが少なくなってきていると言っても過言ではありません。
特に高校生の割合増加は著しく、視力が0.3未満となっている高校生の増加は、2012年度に33.36%、2022年度に42.75%と10年間でプラス約10%です。
これほどまでに子どもの視力低下割合が増えているのは、スマホが普及した時期と使い方の変化が大きく影響したことが大きな理由でしょう。
Apple社の「iPhone」が販売されたのは2007年のことですが、日本にスマホが普及し始めたのは少し遅れた2011年頃です。
普及し始めた当初に比べ、近年のスマホは機能が格段に充実しており、連絡手段だけでなく動画やゲームといった娯楽的な使い方も多くなっています。
スマホ使用時間の増加によって、2012年と2022年で比べると子どもの視力低下割合は2022年の方が必然的に高くなったと言えるでしょう。
2.子どもの視力低下はスマホ利用が原因?
子どもの視力が低下している主な原因は、スマホの利用です。スマホが子どもの視力低下を招いたとされる具体的な理由には、下記が挙げられます。
|
内閣府公表の「令和4年度 ⻘少年のインターネット利⽤環境実態調査」で明らかとなった子どものインターネット利用率は、次の通りです。
小学生 | 97.5% |
|---|---|
中学生 | 99.0% |
高校生 | 98.9% |
(出典:内閣府「令和6年度 ⻘少年のインターネット利⽤環境実態調査 調査結果(概要)」
驚くことに、小学生から高校生まですべての年代で97%以上の子どもがインターネットを利用しています。
さらに、1日あたりのインターネット利用時間も決して短くありません。
小学生 | 中学生 | 高校生 | |
|---|---|---|---|
1時間未満 | 9.3% | 3.1% | 1.4% |
1時間以上2時間未満 | 15.2% | 9.4% | 3.9% |
2時間以上3時間未満 | 19.9% | 14.4% | 11.6% |
3時間以上4時間未満 | 16.1% | 18.2% | 13.0% |
4時間以上5時間未満 | 12.4% | 14.9% | 14.8% |
5時間以上6時間未満 | 8.2% | 11.7% | 11.8% |
6時間以上7時間未満 | 7.0% | 7.5% | 10.2% |
7時間以上 | 8.9% | 17.4% | 28.2% |
分からない・無回答 | 2.9% | 3.3% | 5.2% |
(出典:内閣府「令和4年度 ⻘少年のインターネット利⽤環境実態調査 調査結果(概要)」/https://www8.cao.go.jp/youth/kankyou/internet_torikumi/tyousa/r04/net-jittai/pdf/kekka_gaiyo.pdf)
1日のインターネット利用時間を調査したデータを見ると、1時間未満の短時間利用者割合はどの年代も1桁程度しかいません。
高校生においては、1日7時間以上インターネットを利用しているのが約30%と驚異的な数値を出しています。
1日のうち、インターネットに時間を割いている子どもが明らかに多いという結果から、視力に与える影響も非常に大きいことが分かるでしょう。
では、子どもたちはどのような情報通信機器を使ってインターネットを利用しているのか、使用機器の割合も見てみましょう。
小学生 | 中学生 | 高校生 | |
|---|---|---|---|
スマホ | 42.8% | 78.1% | 96.9% |
自宅用PC・タブレット | 55.6% | 46.4% | 42.8% |
GIGA端末 | 70.2% | 70.0% | 50.4% |
ゲーム機 | 73.6% | 68.4% | 46.8% |
テレビ | 56.6% | 57.1% | 54.5% |
(出典:内閣府「令和4年度 ⻘少年のインターネット利⽤環境実態調査 調査結果(概要)」/https://www8.cao.go.jp/youth/kankyou/internet_torikumi/tyousa/r04/net-jittai/pdf/kekka_gaiyo.pdf)
小学生は、まだスマホを持っていない子どもも多いです。そのため、インターネット利用時の機器はスマホに限らずあらゆる機器が使われています。
しかし、中学生以降はスマホを持つ子どもが増える傾向にあることから、インターネット利用時の機器がスマホに集中しているケースがほとんどです。高校生にいたっては、約97%の子どもがスマホでインターネットを利用するというデータが出ています。
これらの結果から、スマホは子どもの視力を低下させる大きな要因であると言えるでしょう。
ただし、視力低下の原因がすべてスマホの利用とは限りません。遺伝的要因、環境的要因、目の病気など、あらゆる原因が考えられるため、スマホのみを原因と考えるのは危険です。
3.視力低下だけではない?スマホの見過ぎによるさまざまな影響

スマホは視力低下に大きく影響を与えますが、実はそれだけではありません。子どもの健康を守るために、視力低下以外の悪影響についても理解しておくことが大切です。
ここからは、スマホの見過ぎによってどのような影響やリスクがあるのかを具体的に解説します。
3-1.近視
近視とは、遠くのものがはっきりと見えない状態のことです。子どもは手が短いため、スマホを手に持って操作すると必然的に画面と目の距離が近くなります。
さらに、スマホに集中することでより画面に近づこうとしてしまう子どももいるでしょう。こうした環境的要因により、子どもが近視になってしまう恐れもあります。
3-2.後天性内斜視
内斜視とは、左右いずれか一方の目が内側に向かっている状態のことです。乳児に見られる場合は先天性内斜視といい、生後6ヶ月以降に発症した場合は後天性内斜視といいます。
後天性内斜視の原因は、現段階で明確になっていません。ただし、脳の異常、ケガ、ストレス、視力の悪さといったことが原因になり得ると言われています。
スマホのヘビーユースは視力低下を招くため、その延長で後天性内斜視を発症する可能性が高いことも覚えておきましょう。
3-3.ドライアイ
ドライアイは、涙液の減少によって目の乾燥を招く病気です。目の表面に涙が十分に行きわたらなくなり、目が傷ついたり充血したり目が見えにくくなったりします。
スマホに集中すると無意識にまばたきの回数が減るため、ドライアイを発症する可能性が高いです。
3-4.睡眠障害
スマホから出る強い光には、入眠作用がある「メラトニン」というホルモンの分泌を抑制する働きがあります。メラトニンはスムーズな入眠を妨げる原因となるため、なかなか眠れなかったり睡眠の質が悪くなったりといった問題へとつながる可能性が高いです。
さらに、睡眠の質が低下することで、授業中に眠くなったり部活で力が出せなかったりといった弊害にもつながります。このように、私生活に何らかの支障をきたすため、寝る前はスマホを使わないなどの対策が必要です。
4.子どもの「スマホの見過ぎによる視力低下」を防ぐためにできること

子どもの視力低下を防ぐためには、スマホの見過ぎをやめさせることがまず重要です。
しかし、近年のスマホは動画やゲームといった娯楽要素が強い傾向にあります。なかなかやめられないという子どもも多いため、子どもとスマホを切り離すことが難しいと悩む親御さんも多いでしょう。
そこで、子どもがスマホの見過ぎにならないように次のルールを提案することをおすすめします。
- 1日の利用時間を決める
子どもがダラダラとスマホを使ってしまう場合は、1日の利用時間を決めましょう。
おすすめは、子どもと一緒に時間を決めることです。親が勝手に決めるのではなく、子どもが納得した時間をルールにすれば、時間を守りやすくなります。
- 姿勢や距離に気を付けさせる
スマホに夢中になると、自然と目と画面の距離が近くなっていきます。視力低下を加速させる恐れがあるため、できるだけ姿勢を正し画面と距離をとることをルールにしましょう。
子どもがこうしたルールを守ってくれれば良いですが、約束事よりも楽しさが勝ち、ルールをしっかり守らない子どもも多くいます。親の制止を聞かず視力が低下してしまったり、その他の症状が発生したりするというリスクに備えて、保険に加入しておくのもおすすめです。
まとめ
スマホは、子どもの視力低下に大きな影響を与えています。また、視力だけでなくドライアイや後天性内斜視など、あらゆる目の病気にもつながる可能性を秘めていることにも注意が必要です。子どもの目の健康を守るためには、親がスマホの危険性を十分に理解し子どもに伝えていくことが大切と言えるでしょう。
「線虫がん検査」とは、線虫を利用して早期がんを見つけ出すがん検査です。
近年注目されるようになったがん検査方法のため、言葉は聞いたことがあっても内容までは詳しく知らないという方も多いでしょう。
そこで今回は、線虫がん検査の概要から具体的なメリットと注意点、さらに検査の受け方・流れまでを徹底解説します。線虫がん検査について知りたい方はもちろん、身体の健康を維持し続けたいという方もぜひ参考にしてください。
1. 線虫がん検査とは?
線虫がん検査「N-NOSE」とは、嗅覚に優れた線虫を使用してがん細胞の有無を明確にする検査です。採尿をするだけで簡単にがん検査ができるという手軽さから、近年注目を集めています。
線虫がん検査で重要となるのが、「線虫」の存在です。線虫とは線形状の動物の総称で、体長は0.3〜1mmしかありません。
なお、線虫とひとくちに言っても、良い線虫と悪い線虫があり、場合によっては農作物に悪影響を与えてしまうため、作物を育てる農家からは嫌われている一面もあります。
そんな線虫を使ったがん検査「N-NOSE」では、下記15種類のがん細胞の反応が確認されています。
|
また、判別性能を示す指標「AUC(Area Under the Curve)」において、N-NOSEは高評価です。線虫がん検査は、ほぼ全身の早期がん発見に寄与できる検査方法と言えるでしょう。
2. 線虫がん検査のメリット
線虫がん検査には、いくつかのメリットがあります。
魅力的なポイントが多いことから、「今までがん検診を受けたことがなかったけど、やってみようかな」と前向きに受検を検討するようになった方も多くいます。
では、具体的にどういったメリットがあるのでしょうか。ここからは、線虫がん検査の3つのメリットを詳しく紹介します。
2-1. 身体的負担なく簡単に検査できる
線虫がん検査には痛みを伴う検査がないため、身体的負担もありません。
線虫がん検査で必要なのは、受検者の尿のみです。一般的ながん検査のように注射をしたり、胃や腸に内視鏡を入れたりする必要がないため、痛みに弱い方も安心して受検できるでしょう。
さらに、基本的ながん検査に必要な注射や胃カメラの痛みに関する不安も抱かなくて済むため、精神的負担も減らせます。
2-2. ステージ0・ステージ1の早期がんも検知できる
線虫は微細ながん細胞にも反応するため、ステージ0やステージ1といった早期がんも発見可能です。
精度も高めで、解析データの性能を評価する「AUC」において、線虫がん検査は0.867の数値を出しています。
AUC数値は0から1までとなっており、1に近ければ近いほど高精度と言われています。0.8以上の線虫がん検査は、非常に性能の優れたがん検査と言っても過言ではありません。
2-3. 比較的安価である
線虫がん検査の費用は、13,800円(税込)からとなっており、検査費用を安く抑えることが可能です。
参考までに、一般的な全身総合がん検査の平均価格は、男性が約225,000円、女性が約241,000円となっています。
線虫がん検査であれば、約1/10以下の費用で全身のがんを調べられるため、気軽に検討できる点が魅力です。
3. 線虫がん検査の注意点

高精度でありながら手軽に検査ができる点で、線虫がん検査は非常に優れたがん検査方法です。
しかし、線虫がん検査にもいくつか注意点があります。受検してから後悔しないように、事前にデメリットについても理解を深めておきましょう。
3-1. あくまでも「リスク」を判定するものである
線虫がん検査は、「がんかもしれない」というリスクを判定するものであり、がんを確定するものではありません。
それでも線虫がん検査によって高リスクと判定されてしまえば、何らかの行動をとらなければ検査を受けた意味がなくなってしまうため、精神的負担を負うことにつながります。
また、線虫がん検査ではがん細胞の反応が見られても、実際に精密検査を受けると問題なかったというケースも決して珍しくありません。手軽に検査ができる反面、このように精密検査で確実な結果が判明するまでには必要以上の不安を抱えてしまう可能性がある点にも注意が必要です。
実際に症状が発生しており、がんの可能性が高いと認識している場合や、無駄な心配をしたくないという方は、線虫がん検査のN-NOSEではなく、最初から高精度のPET-CTを受けた方がおすすめです。
3-2. 偽陽性反応が出る可能性もある
残念ながら、高精度と言われている線虫がん検査であっても偽陽性が出る可能性があります。
実際はがんではないにもかかわらず、偽陽性が出たことで精密検査を受けることになれば、何のために低コストの線虫がん検査を受けたか分からなくなってしまうでしょう。
さらに、偽陽性によって必要のない精密検査を受けたり、余計な精密検査によって合併症が引き起こされたりするリスクもゼロではありません。
4. 線虫がん検査「N-NOSE」の受け方・流れ
線虫がん検査は高精度と言っても、100%がんかどうかを判断できる検査ではありません。
しかし、身体面・コスト面の負担が小さく、一般的ながん検査よりも気軽に受検できることから、早期がんの発見にも寄与します。したがって、線虫がん検査は「健康状態を維持するための定期的ながん検査」として非常におすすめと言えるでしょう。
では、がん検査を受けたい場合はどうすれば良いのでしょうか。ここからは、線虫がん検査「N-NOSE」を受検するための手順を2つのパターンに分けて紹介します。
4-1. 検査キットを使用する場合
検査キットを使った線虫がん検査は、次の3ステップで実施することが基本です。
STEP1 | 検査キットを購入 |
|---|---|
「N-NOSE」公式Webサイトから検査コースの申込・検査キットの購入をします。1回検査コースの費用は14,800円(税込)、定期検査コースにおける1回あたりの費用は13,800円(税込)です。 | |
STEP2 | 提出予約・尿の提出 |
|---|---|
公式Webサイトで受検登録をしてからログインし、尿の提出予約をします。尿の提出方法には、「指定場所へ提出する」と「集荷に来てもらう」の2種類があります。 指定場所に提出する場合は、専用の保冷バッグに尿を入れ、採尿してから4時間以内に提出します。集荷に来てもらう場合は尿を凍結保存し、指定日時に自宅へ訪れた集荷スタッフに渡します。 | |
STEP2 | 検査結果を確認 |
|---|---|
尿を提出してから約4~6週間後に結果が届きます。最初にマイページにて結果が通知され、その後7営業日以内に書面で検査結果が自宅に郵送されます。 | |
4-2. 医療機関で受検する場合
線虫がん検査は、医療機関で受検することも可能です。医療機関での受け方や流れは、次の通りとなります。
STEP1 | 病院で申し込みをする |
|---|---|
提携医療機関で「N-NOSE」の受検申し込みをします。窓口で説明を受け、同意書・申込書に記入後、受検料金を支払います。 | |
STEP2 | 採尿する |
|---|---|
医療機関スタッフの指示に従い、化粧室内で採尿します。 | |
STEP2 | 検査結果を確認 |
|---|---|
検査結果は、受検して約1ヶ月後に自宅へ郵送されます。書類を確認し、内容について気になることがある場合は受検した医療機関に相談すると良いでしょう。 | |
4-3. 線虫がん検査によるがんリスク判定後の流れ
線虫がん検査の受検結果は、A~Eの5段階で判定されます。基本的に問題がないとされるのが「A・B・C」の3つで、高リスクとされるのが「D・E」の2つです。
どのような結果が出たかでその後の対処法が変わるため、受検前に確認をしておきましょう。
CASE1 | 判定結果が「A・B・C」いずれかの場合 |
|---|---|
すぐに何かの治療を受ける必要はないため、定期的に「N-NOSE」を受検しながら健康維持を目指しましょう。 | |
CASE2 | 判定結果が「D・E」いずれかの場合 |
|---|---|
がん細胞がある可能性が高いため、五大がん検診や人間ドックを受けるのがおすすめです。診断の結果、がんがなければ定期的に「N-NOSE」を受検して健康維持を目指し、がんと診断されたら治療に進みます。 | |
まとめ
線虫がん検査とは、線虫によってがん細胞リスクを判定できる検査です。身体面・コスト面での負担が少なく、早期がんも検知できるという点にメリットがあります。
しかし、線虫がん検査はがんを確定する検査ではありません。「線虫がん検査によってがんリスクが見つかってしまったら」と思うと、今後の生活やお金のことなどが不安となり、精神的に疲弊してしまう方もいるでしょう。
将来的な健康面での不安を少しでも軽減させるためには、万が一のがんに備えて保険を検討しておくこともおすすめです。
生活クラブでは、保険や家計の見直しのほか、保険加入に関する手厚いサポートを提供しています。万一に備えた保険に加入したいと考えている方は、ぜひお気軽にお問い合わせください。
電動キックボードは操作が簡単で維持費が安いことから、通勤や外出時の移動手段として利用する方が増えています。一方で、接触事故や整備不良などの問題も多発しているため、利用には正しい知識が必要です。
電動キックボードに乗りたいと考えている方は、安全に利用するためにも保険の仕組みや補償内容について正しく理解しておきましょう。
今回は、電動キックボードの自賠責保険の補償内容や保険料について解説します。電動キックボードに関連する交通事故の発生状況にも触れるため、ぜひ参考にしてください。
目次
1.そもそも電動キックボードとは?

電動キックボードとは、低速走行できる電動スクーターです。車道または自転車道の走行が可能で、歩道の走行は禁止されています。自動車やバイクと同様に、飲酒運転も禁止です。
電動キックボードは、2023年7月1日から「特定小型原動機付自転車」「一般原動機付自転車」の2種類に分けられるようになりました。
それぞれの車体の主な規定や最高速度などの違いは、下記の通りです。
特定小型原動機付自転車 | 一般原動機付自転車 | |
|---|---|---|
車体の主な規定 | (1)長さ190cm以下、幅60cm以下 (2)走行中の最高速度の設定変更不可 (3 )最高速度表示灯を装備 | ― |
最高速度 | 20km | 30km |
免許の有無 | 不要 | 必要 |
ヘルメットの有無 | 努力義務 | 必要 |
特定小型原動機付自転車の規定に該当しないものは、一般原動機付自転車とみなされます。
一般原動機付自転車は、原付バイクと同様に運転免許が必須です。ヘルメットの着用も義務であるため、着用せずに運転すれば交通違反となります。
特定小型原動機付自転車のヘルメット着用は義務ではないものの、事故による被害を軽減するためにヘルメット着用に努めなければなりません。
2.電動キックボードには自賠責保険の加入が必須!
自賠責保険はすべての車両への加入が義務付けられています。道路交通法上では電動キックボードは原動機付自転車(原付)として扱われるため、自賠責保険の対象です。
自賠責保険とは、交通事故に遭った被害者への損害補償の補填や日常生活において必要な介護料の支援などに備えるための保険です。
自動車や原付バイクの場合、自賠責保険の証明書を紙で携行することが義務付けられています。しかし、電動キックボードには収納スペースがなく紙での携行が困難であるとして、国土交通省は自賠責保険の証明書の電子化を解禁しました。
電動キックボードを利用する場合は、スマホから自賠責保険のデジタル証明書をいつでも見られる状態にしておかなければなりません。
ここからは、自賠責保険の補償内容と保険料、加入方法について詳しく解説します。
2-1.自賠責保険による補償内容
自賠責保険による補償内容の詳細は、以下の通りです。
- 死亡による損害
交通事故により被害者が亡くなった場合、逸失利益・慰謝料・葬儀費が支払われます。項目別の支払基準は、下記の通りです。
補償内容 | 支払基準 |
|---|---|
逸失利益 | 収入・就労可能期間・被扶養者の有無などを考慮して算出 |
慰謝料 | 被害者本人:400万円 被害者遺族:550万円~ |
葬儀費 | 100万円 |
死亡による損害の補償限度額は、被害者1名につき3,000万円です。
- 後遺障害による損害
交通事故により精神的・肉体的に後遺障害が残った場合、逸失利益と慰謝料が支払われます。項目別の支払基準は、下記の通りです。
補償内容 | 支払基準 |
|---|---|
逸失利益 | 収入・障害の各等級に応じた労働能力喪失率に基づき喪失期間などによって算出 |
慰謝料 | 障害の内容と各等級により決定 |
神経系統・精神・胸腹部臓器に著しい後遺障害があり介護が必要な場合は、被害者1名につき補償限度額が3,000万~4,000万円となります。その他の後遺障害の場合の補償限度額は、75万~3,000万円です。それぞれ後遺障害等級により金額が決定されます。
- 傷害による損害
交通事故により入院や通院などが必要になった場合、治療関係費・文書料・慰謝料などが支払われます。項目別の支払基準は、下記の通りです。
主な補償内容 | 支払基準 |
|---|---|
治療費 | 必要かつ妥当な実費 |
通院交通費 | |
文書料 | |
慰謝料 | 1日4,300円 |
休業損害 | 原則1日6,100円 |
傷害による損害の補償限度額は、被害者1名につき120万円です。
(出典:国土交通省 自動車総合安全情報「自賠責保険について-限度額と補償内容」/https://www.mlit.go.jp/jidosha/anzen/04relief/jibai/payment.html)
(出典:国土交通省「自賠責に入らないと、電動キックボードには乗れません。」/https://www.mlit.go.jp/jidosha/e-scooter/index.html)
2-2.自賠責保険の保険料
自賠責保険は、車両の種類によって保険料が決められています。保険料は国が定めているため、加入する保険会社や代理店に関係なく一律料金です。
2024年3月末日までの電動キックボードの自賠責保険の保険料は、下記の通りです。
保険期間 | 1年 | 2年 | 3年 | 4年 | 5年 |
|---|---|---|---|---|---|
保険料 | 6,910円 | 8,560円 | 10,170円 | 11,760円 | 13,310円 |
(出典:損害保険料率算出機構「自賠責保険基準料率表 2023年1月18日届出」/https://www.giroj.or.jp/ratemaking/cali/pdf/202301_table.pdf)
自賠責保険は、契約期間が長いほど保険料が安くなります。保険料をできるだけ安く抑えたい場合は、5年契約がお得です。自賠責保険を解約すると還付金が戻ってくるため、忘れずに還付手続きをしましょう。
また、2024年4月以降は、特定小型原動機付自転車のための新しい保険料が適用される予定です。2024年4月以降の電動キックボードの自賠責保険の保険料は正式に決定していないため、定期的に「自賠責保険基準料率表」をチェックしましょう。
2-3.自賠責保険の加入方法
電動キックボードの自賠責保険は、下記の場所で加入できます。
|
自賠責保険の一般的な加入タイミングは、「電動キックボードを購入したとき」です。加入する保険会社が決まったら、詳しい手続きの方法を確認しましょう。
自賠責保険の加入には、標識交付証明書など車両の情報がわかるものと保険料が必要です。基本的には現金払いのため、保険期間に合わせて必要な金額を用意しておきましょう。
自賠責保険に加入すると、満期年と満期日が記載されたステッカーが発行されます。ステッカーには、自賠責保険に加入していることを証明する役割があるため、必ずナンバープレートに貼り付けておかなければなりません。
3.電動キックボードに関連する交通事故の発生状況
電動キックボードは手軽な移動手段として注目されている一方で、電動キックボード関連の交通事故の多発が懸念されています。
令和2年~4年における電動キックボードの交通事故件数と死者数、負傷者数は下記の通りです。
事故件数 | 死者数 | 負傷者数 | |
|---|---|---|---|
令和2年 | 4件 | 0名 | 5名 |
令和3年 | 29件 | 0名 | 30名 |
令和4年 | 41件 | 1名 | 41名 |
(出典:警察庁「電動キックボードに関連する交通違反・事故の発生状況」/https://www.npa.go.jp/bureau/traffic/council/newmobility0503.pdf)
電動キックボードに関連する交通事故は、年々増加傾向にあります。令和4年度においては、1名の死者が発生する事故も報告されました。
また、交通事故に至らなかったものの、通行区分の誤りや信号無視・一時不停止などの交通違反で検挙されている方も数多くいます。
今後さらに身近な乗り物になることを考えると、交通事故件数が増加する可能性は高いと言えるでしょう。
4.万一に備えるには「任意保険」の加入もおすすめ!

自賠責保険に加入することで、交通事故で被害者にケガを負わせた場合に補償ができます。
ただし、対人賠償に限られるため、壊してしまった被害者の車やバイクなどの補償は対象外です。自分の車やバイクが壊れた場合や自分がケガをした場合も補償されません。また、自賠責保険は補償上限額が低く設定されているため、補償額が不足する可能性があります。
万一に備えるには、任意保険の加入もおすすめです。任意保険は、「対人賠償無制限」「対物賠償」「搭乗者傷害」など補償が充実しています。任意保険の加入は義務ではないものの、自賠責保険で不足しがちな補償をしっかりカバーできるのがメリットです。
すでに自動車保険や自動車共済に加入している方や、今後加入しようと考えている方は、ファミリー特約の付帯も検討してみましょう。ファミリー特約を利用すると、新たに保険に加入しなくても補償を受けることができます。
まとめ
電動キックボードは、2023年7月1日から「特定小型原動機付自転車」「一般原動機付自転車」の2つに分類されています。電動キックボードは道路交通法上では原動機付自転車として扱われるため、自賠責保険の加入が必須です。
自賠責保険は交通事故で被害者にケガを負わせてしまった場合に役立ちます。ただし、補償上限額が低く設定されているため、任意保険にも加入して万一に備えることがおすすめです。